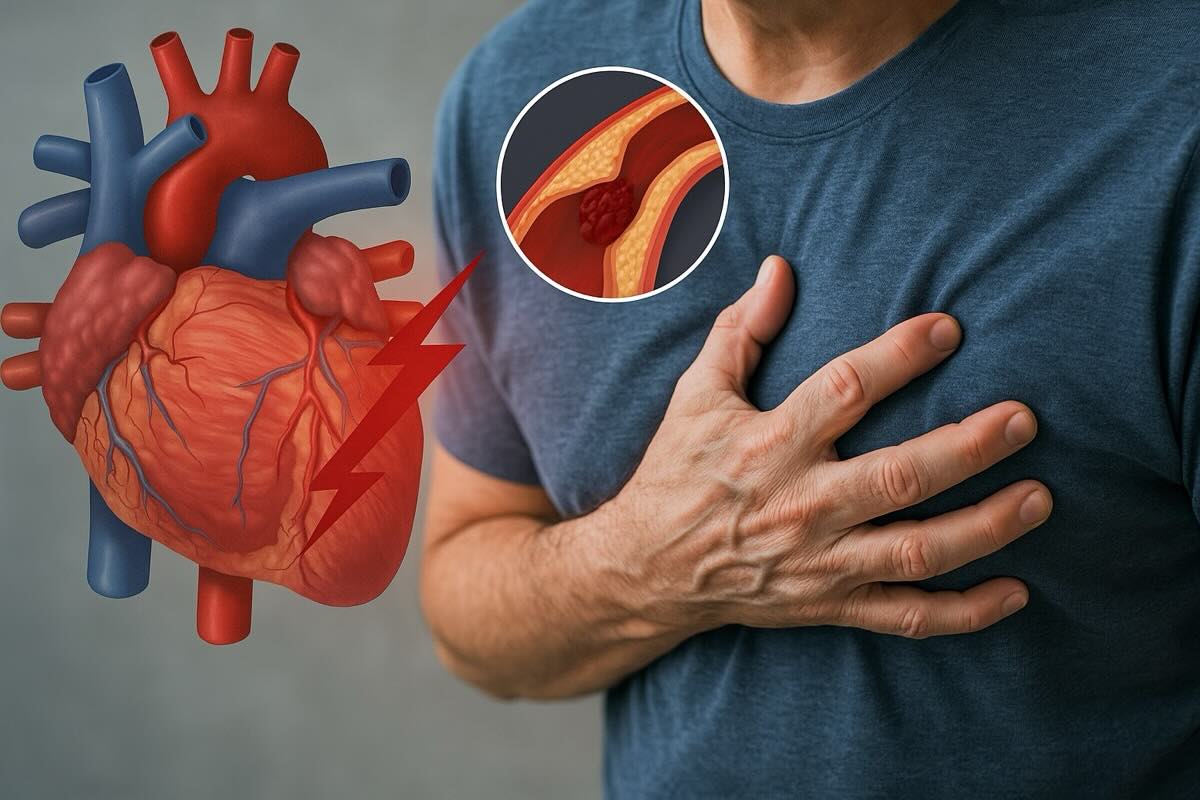
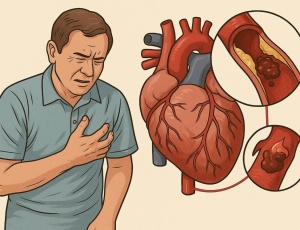
Інфаркт міокарда виникає раптово, але формується поступово. Його причиною часто є закупорка артерії, що призводить до відмирання частини серцевого м’яза.
Інфаркт — це не лише про сильний біль у грудях. Іноді він починається з нудоти, слабкості чи просто відчуття, що «щось не так». Це критичний стан, коли серце перестає отримувати достатньо крові через закупорку судини. Якщо не відновити кровотік швидко, частина серцевого м’яза гине — назавжди. Навіть кілька хвилин зволікання можуть змінити усе: якість життя, працездатність або саму можливість вижити.
Що таке інфаркт міокарда
Інфаркт міокарда — це стан, при якому частина серцевого м’яза перестає отримувати достатньо крові. Найчастіше причиною стає закупорка однієї з коронарних артерій. Без кисню й поживних речовин м’язові клітини починають відмирати. Це ушкодження необоротне, якщо кровопостачання не відновити якомога швидше.
Коли артерія повністю перекрита, кров не може доставити кисень до частини серця. У цій ділянці розвивається ішемія, яка швидко переходить у некроз — загибель тканини. Саме це й називається інфарктом. Що довше триває блокування, то більший об’єм м’яза втрачається.
Порушення роботи навіть невеликої частини серця може спричинити серйозні наслідки. Якщо ділянка, яка перестала скорочуватись, мала важливу функцію — наприклад, відповідала за викид крові в аорту — наслідки будуть тяжкими. Серце втрачає здатність перекачувати кров ефективно, і це ставить під загрозу все тіло.
Інфаркт — це не зупинка серця. Серце може продовжувати битись, але при цьому вже починається руйнування його структури. І навпаки, при зупинці серця (наприклад, раптовій аритмії) кровообіг припиняється повністю — це інша ситуація, але вони можуть виникати одночасно.
Інфаркт завжди є невідкладним станом. Від моменту появи симптомів до повного ушкодження м’яза проходить дуже мало часу. Саме тому в кардіології існує поняття «час — це м’яз». Чим швидше людина отримає допомогу, тим більше шансів уникнути тяжких наслідків.
Як відбувається інфаркт
Під час інфаркту кровотік у коронарній артерії різко зменшується або повністю припиняється. Це трапляється раптово, хоча сам процес формується роками. У стінках артерій поступово накопичується бляшка — щільна маса з холестерину, клітин і сполучної тканини. Цей процес називається атеросклерозом.
Іноді така бляшка тріскає або пошкоджується. Організм сприймає це як травму й запускає механізм згортання крові. На місці розриву утворюється тромб. Якщо він перекриває артерію повністю — кров перестає надходити до певної ділянки серця. Це і є гостра фаза інфаркту.
Без кисню серцеві клітини не виживають. Уже через кілька хвилин починаються незворотні зміни. Якщо кровотік не відновити, зона ушкодження швидко збільшується. Саме тому інфаркт вимагає миттєвої допомоги. У критичних випадках уражена частина серця настільки велика, що серце більше не може виконувати свою функцію, і це загрожує життю.
Також інфаркт може спричинити порушення серцевого ритму. Якщо уражено зону, відповідальну за електричну активність, виникає аритмія. У деяких випадках серце починає битися хаотично або зупиняється — це називається фібриляція шлуночків. Вижити без негайної дефібриляції в такій ситуації практично неможливо.
Наскільки часто трапляється інфаркт
Інфаркт міокарда — одна з найпоширеніших причин смерті, особливо серед людей віком понад 45 років. Але останніми роками цей стан усе частіше виникає у відносно молодих — навіть у віці 30–40 років. До цього призводить поєднання чинників: високий тиск, куріння, надмірна вага, цукровий діабет, малорухливий спосіб життя, стрес і неправильне харчування. Ці чинники прискорюють розвиток атеросклерозу — основної причини інфаркту.
У чоловіків ризик інфаркту зростає раніше — зазвичай після 45 років. У жінок — переважно після 50, коли починає знижуватись рівень естрогенів, які певною мірою захищають судини. Після менопаузи ця перевага зникає, і показники захворюваності серед жінок стрімко наздоганяють чоловічі.
Інфаркт може починатися нетипово — без вираженого болю в грудях. Іноді єдиним проявом стає раптова слабкість, задишка або навіть втрата свідомості. Такі «мовчазні» форми частіше трапляються в жінок, літніх людей і хворих на діабет. В окремих випадках першою ознакою є зупинка серця. Тому важливо бути уважним до будь-яких незвичних змін у самопочутті, навіть якщо вони здаються несерйозними.
Наскільки часто трапляється інфаркт
Інфаркт міокарда залишається однією з головних причин смерті в світі. Поширеність цієї патології зростає з віком, але дедалі частіше інфаркти виникають у людей середнього віку. Причина — у сукупності чинників: підвищений артеріальний тиск, підвищений холестерин, куріння, надмірна вага, цукровий діабет, стреси й гіподинамія.
У чоловіків ризик інфаркту зростає вже після 45 років. У жінок — після менопаузи, коли знижується рівень естрогену, що певною мірою захищають судинну систему. Після 65 років ризик значно зростає в обох статей.
Частина інфарктів виникає без типової картини. Замість болю в грудях може бути лише нудота, слабкість або задишка. Такі "мовчазні" інфаркти особливо небезпечні: людина не звертається по допомогу, а ушкодження серця прогресує. У деяких випадках єдиним проявом стає раптова втрата свідомості через зупинку серця.
Симптоми інфаркту
Найчастіше інфаркт проявляється болем або тиском у грудях. Це відчуття може бути тупим, стискаючим або пекучим. Біль зазвичай локалізується за грудиною, але може віддавати в ліву руку, шию, щелепу, спину або верхню частину живота. Деякі описують його як «тягар» або «слона на грудях».
Проте класична картина — не єдина. Іноді симптоми більш розмиті або зовсім нетипові, особливо в жінок, літніх людей та осіб з діабетом. Варто звернути увагу на такі прояви:
- Задишка: з’являється раптово, без фізичного навантаження або в спокої.
- Нудота або блювання: можуть супроводжуватись болем у животі, що імітує отруєння чи розлад травлення.
- Запаморочення або втрата свідомості: іноді інфаркт починається з падіння артеріального тиску.
- Раптова слабкість: з’являється відчуття повного знесилення без зрозумілої причини.
- Підвищене потовиділення: особливо якщо це холодний піт, не пов’язаний із температурою чи фізичним навантаженням.
- Відчуття тривоги: іноді виникає необґрунтоване передчуття лиха або страх смерті.
У жінок інфаркт частіше супроводжується нетиповими симптомами: задишкою, сильною втомою, безсонням, болем у спині або верхній частині живота. Вони можуть не мати вираженого болю в грудях, що ускладнює діагностику. Саме тому важливо звертати увагу навіть на слабко виражені зміни в самопочутті.
Причини інфаркту
Основна причина інфаркту — повне або часткове перекриття кровотоку в одній із коронарних артерій. Найчастіше це відбувається через накопичення атеросклеротичної бляшки — скупчення холестерину, клітин і волокон на стінках судин. Такий процес триває роками й може не викликати симптомів, поки бляшка не розірветься або не викличе критичне звуження просвіту судини.
У момент розриву бляшки організм реагує як на ушкодження: активується згортання крові, утворюється тромб. Якщо він повністю перекриває судину, частина серця залишається без кисню — і виникає інфаркт.
Існують також менш поширені механізми, які можуть призвести до інфаркту навіть без розриву бляшки:
- Спазм коронарної артерії: різке скорочення стінки судини може обмежити або повністю припинити кровотік.
- Аномалії розвитку судин: вроджене неправильне розташування коронарних артерій ускладнює нормальний потік крові.
- Травми судин: механічне ушкодження артерії, наприклад, при аварії або під час втручання, може спричинити її розрив або здавлення.
- Емболія: у коронарну артерію може потрапити згусток крові або повітряна бульбашка з інших частин тіла.
- Важкі порушення обміну речовин: наприклад, при тяжких формах анемії або нестачі кисню в крові.
- Вживання наркотичних речовин: деякі речовини, зокрема кокаїн, можуть викликати спазм артерій та інфаркт навіть у молодих людей без атеросклерозу.
- Тривала тахікардія: надто часте серцебиття погіршує кровопостачання серцевого м’яза, особливо в осіб із супутніми порушеннями.
Усі ці механізми ведуть до одного результату — ділянка серця втрачає доступ до кисню й поживних речовин. Без втручання цей процес стає незворотним.
Фактори ризику інфаркту
Інфаркт не виникає на порожньому місці. Йому зазвичай передують роки дії несприятливих чинників, частина з яких пов’язана зі способом життя, а частина — з віком або спадковістю. Деякі з них змінити неможливо, інші — піддаються контролю.
- Вік: ризик інфаркту зростає з роками. У чоловіків він починає зростати після 45 років, у жінок — після 50 або після менопаузи.
- Спадковість: якщо у найближчих родичів були серцеві захворювання у віці до 55 років (у чоловіків) або до 65 років (у жінок), ризик значно підвищується.
- Куріння: одна з найсильніших звичок, що руйнує судини й пришвидшує розвиток атеросклерозу.
- Високий артеріальний тиск: постійне навантаження на стінки судин призводить до їх пошкодження й сприяє утворенню бляшок.
- Підвищений рівень холестерину: особливо "поганого" (ЛПНЩ), який осідає на стінках артерій.
- Цукровий діабет: впливає як на судини, так і на процеси згортання крові, підвищуючи ризик тромбозу.
- Ожиріння: особливо абдомінального типу, пов’язане з порушенням обміну речовин та підвищеним навантаженням на серце.
- Малорухливий спосіб життя: знижує рівень «хорошого» холестерину й погіршує загальний стан серцево-судинної системи.
- Надмірне вживання алкоголю: шкодить як судинам, так і самому серцю, порушуючи ритм і обмінні процеси.
- Хронічний стрес: впливає на гормональний баланс, тиск і серцевий ритм, сприяючи розвитку ішемії.
- Порушення сну: зокрема безсоння або апное уві сні, асоціюються з вищим ризиком серцевих подій.
- Попередня прееклампсія: у жінок після важких ускладнень вагітності ризик серцевих захворювань у майбутньому зростає.
Комбінація кількох чинників суттєво підвищує загальний ризик. Наприклад, поєднання високого тиску, куріння й діабету — значно небезпечніше, ніж кожен з них окремо.
Можливі ускладнення після інфаркту
Навіть якщо людині вдається пережити інфаркт, це не означає, що все завершилося. Ураження серця може викликати серйозні порушення, які впливають на життя і в короткостроковій, і в довгостроковій перспективі.
- Порушення серцевого ритму: інфаркт може пошкодити систему, яка відповідає за електричну активність серця. Це викликає аритмії, зокрема фібриляцію шлуночків — потенційно смертельний стан.
- Серцева недостатність: якщо уражено значну частину міокарда, серце втрачає здатність ефективно перекачувати кров. Людина відчуває задишку, набряки, втому навіть при незначному навантаженні.
- Ураження клапанів: інфаркт може пошкодити структури, що підтримують клапани, спричиняючи порушення кровотоку між камерами серця.
- Кардіогенний шок: тяжке ускладнення, коли серце втрачає здатність підтримувати тиск і кровообіг. Без втручання цей стан смертельний.
- Розрив стінки серця: рідкісне, але надзвичайно небезпечне ускладнення, що виникає при глибокому ураженні м’яза й відсутності вчасного лікування.
- Депресія та тривожні розлади: після інфаркту багато людей стикаються з психоемоційними труднощами, які можуть впливати на відновлення та якість життя.
- Інсульт: унаслідок порушень серцевого ритму або утворення тромбів зростає ризик закупорки судин головного мозку.
Ризик ускладнень вищий у тих, хто звернувся по допомогу із запізненням або має супутні захворювання. Саме тому після інфаркту важливо не лише відновити кровотік, а й контролювати всі інші фактори, що можуть сприяти повторній події.
Як діагностують інфаркт
Діагностика інфаркту починається з клінічної оцінки. Лікар з’ясовує, які симптоми відчуває пацієнт, коли вони почались, як змінювались. Важливу роль відіграє спостереження інших: як саме поводилась людина, чи була втрата свідомості, зміна кольору шкіри, утруднене дихання.
Далі проводяться об’єктивні обстеження, які дозволяють підтвердити або виключити інфаркт:
- Електрокардіограма (ЕКГ): фіксує електричну активність серця. Це перше дослідження, яке проводиться у разі підозри на інфаркт. Вона дозволяє виявити характерні зміни, що свідчать про ушкодження міокарда.
- Аналіз крові на тропоніни: це специфічні білки, які вивільняються при загибелі клітин серця. Підвищення їх рівня є точним маркером інфаркту.
- Ехокардіографія: ультразвукове дослідження, яке дозволяє оцінити, як працює серце, чи є зони, які скорочуються гірше, і чи є порушення в роботі клапанів.
- Коронарографія: рентгенологічне дослідження судин серця із введенням контрасту. Дозволяє побачити місце й ступінь звуження або повної закупорки артерії.
- КТ або МРТ серця: застосовуються для деталізації анатомії серця та судин, оцінки масштабу ураження та виключення інших причин болю в грудях.
- Тест із фізичним навантаженням: проводиться не під час гострої фази, а пізніше — щоб оцінити, наскільки серце справляється з роботою під навантаженням.
Правильна діагностика дозволяє не лише підтвердити наявність інфаркту, а й оцінити його масштаб, визначити подальшу тактику лікування та спрогнозувати ризик ускладнень.
Як лікують інфаркт
Головна мета лікування інфаркту — якомога швидше відновити кровотік у ураженій ділянці серця. Час відіграє ключову роль: чим швидше артерія знову почне пропускати кров, тим менше тканин загине.
Перша допомога починається ще до надходження до лікарні. Якщо є підозра на інфаркт, пацієнту часто дають таблетку аспірину — щоб зменшити утворення тромбів. Далі діють залежно від клінічної ситуації.
Методи лікування включають:
Медикаменти:
- Антитромботичні засоби: запобігають утворенню нових тромбів (аспірин, клопідогрель та інші).
- Тромболітики: препарати, які розчиняють уже наявний тромб. Використовуються в перші години після інфаркту.
- Нітрати: розширюють судини, зменшуючи біль та навантаження на серце.
- Бета-блокатори: знижують частоту серцевих скорочень і тиск, зменшуючи потребу серця в кисні.
- Інгібітори АПФ: покращують роботу серця після інфаркту й запобігають його ремоделюванню.
- Статини: знижують рівень холестерину й стабілізують бляшки в судинах.
Інші методи:
- Коронарне стентування (перкутанна коронарна інтервенція): через катетер у судину вводять балон, який розширює звужену артерію. Потім встановлюють стент — сітчасту трубку, яка підтримує артерію відкритою.
- Аортокоронарне шунтування (АКШ): хірургічна операція, при якій створюють обхідний шлях для крові навколо заблокованої ділянки.
- Киснева терапія: застосовується при задишці або низькому рівні кисню в крові — зменшує навантаження на серце.
- Знеболення: при сильному болю використовують морфін або подібні препарати для полегшення стану.
Вибір тактики залежить від часу звернення, наявних протипоказань і загального стану людини. Найкращі результати дає екстрене стентування протягом перших 90 хвилин від появи симптомів.
Відновлення після лікування
Навіть успішне лікування інфаркту — лише перший етап. Подальше відновлення потребує часу, контролю й участі з боку пацієнта. Як швидко відновиться самопочуття, залежить від розміру ураження, методу лікування, наявності ускладнень і стану здоров’я до інфаркту.
Типова тривалість перебування в стаціонарі:
- Медикаментозне лікування без втручання: у середньому до 6 днів.
- Стентування (ПКІ): 3–5 днів, за умови стабільного стану.
- Шунтування (АКШ): 8–12 днів, оскільки це складна операція з довшим періодом загоєння.
Після виписки пацієнт, як правило, відчуває втому, знижену витривалість, іноді — емоційну нестабільність. Це нормально. Для більшості людей повне повернення до звичного ритму життя можливе протягом 2–12 тижнів.
У відновлювальний період важливо дотримуватись рекомендацій:
- Регулярно приймати призначені препарати — від цього залежить подальша робота серця.
- Стежити за артеріальним тиском, пульсом, рівнем глюкози та холестерину.
- Поступово відновлювати фізичну активність — іноді під наглядом у кардіореабілітаційній програмі.
- Змінити звички, які могли призвести до інфаркту — відмова від куріння, корекція харчування, контроль ваги.
Також рекомендовано проходити регулярні огляди, здавати аналізи та, за потреби, виконувати додаткові дослідження — зокрема ЕКГ, ехокардіографію чи стрес-тести. Це допомагає вчасно виявити ускладнення або ризик повторного інфаркту.
Прогноз після інфаркту
Інфаркт більше не є вироком. Сучасні методи лікування дозволяють значно зменшити смертність і покращити якість життя після події. Проте подальший прогноз залежить від кількох ключових чинників: швидкості отримання допомоги, обсягу ураження серця, наявності ускладнень і дотримання рекомендацій після виписки.
Пацієнти, які починають лікування протягом першої години після появи симптомів, мають значно кращі результати. Навпаки, зволікання навіть на кілька годин може призвести до великої зони некрозу, що знижує функцію серця й підвищує ризик ускладнень.
До факторів, що погіршують прогноз, належать:
- Вік понад 65 років.
- Наявність цукрового діабету або серцевої недостатності.
- Повторний інфаркт або перенесений раніше інсульт.
- Зниження фракції викиду — показника, що відображає, наскільки ефективно серце перекачує кров.
У жінок до менопаузи прогноз зазвичай кращий, ніж у чоловіків того ж віку — частково через захисну роль естрогенів. Після 65 років жінки, які перенесли інфаркт, мають вищу ймовірність ускладнень і смерті протягом перших тижнів порівняно з чоловіками. У віці від 45 до 65 років жінки частіше помирають протягом року після інфаркту, ніж чоловіки тієї ж вікової групи.
Попри все, багато людей повністю повертаються до активного життя, роботи й хобі. Дотримання рекомендацій, контроль ризиків і регулярне спостереження — найкраща інвестиція в стабільність стану на роки вперед.
Профілактика інфаркту
Попередити інфаркт можливо — навіть якщо є спадкові ризики або хронічні захворювання. Найефективніша стратегія полягає у зниженні дії факторів, які піддаються контролю. Це не гарантує повного захисту, але значно зменшує ймовірність розвитку інфаркту або відтерміновує його на десятиліття.
- Контроль артеріального тиску: регулярно вимірювати й утримувати в межах норми, як правило, до 130/80 мм рт. ст.
- Корекція рівня холестерину: за потреби — за допомогою дієти, фізичної активності або препаратів (наприклад, статинів).
- Відмова від куріння: зменшує ризик інфаркту вдвічі вже протягом першого року після припинення.
- Збалансоване харчування: зменшення споживання насичених жирів, трансжирів, цукру й солі. Орієнтація на овочі, фрукти, цільнозернові продукти, рибу та нежирні білки.
- Фізична активність: щонайменше 150 хвилин помірного навантаження на тиждень (швидка ходьба, плавання, їзда на велосипеді).
- Контроль маси тіла: особливо важливий при абдомінальному ожирінні (накопичення жиру в ділянці живота).
- Лікування супутніх захворювань: зокрема цукрового діабету, хронічної хвороби нирок, порушень обміну речовин.
- Уникнення хронічного стресу: за допомогою сну, відпочинку, дихальних вправ, медитації або підтримки з боку близьких.
- Регулярні огляди: навіть без симптомів варто проходити профілактичні обстеження: аналізи, ЕКГ, вимірювання тиску й ваги.
Після перенесеного інфаркту профілактика повторного випадку — ще важливіша. У таких випадках призначають кардіореабілітацію — комплекс заходів, що включає фізичні вправи, навчання, психологічну підтримку й контроль факторів ризику під наглядом фахівців.
Підсумок
Інфаркт не починається з драми — але може не залишити другого шансу. Саме тому важливо вміти впізнавати перші сигнали, не зволікати з реакцією і діяти швидко. Кожна хвилина рятує частину серця — а отже, зберігає рух, силу, присутність у житті. І хоча змінити минуле неможливо, сьогодні можна вплинути на те, що станеться завтра — через вибір, уважність до себе і відповідальність за тіло, яке працює щосекунди без перерви.