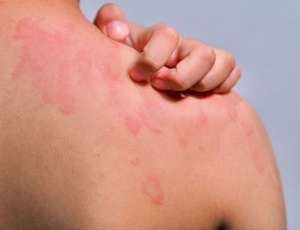
Аллергия на молоко — распространённая причина иммунных реакций у детей. Симптомы могут быть опасными, поэтому важно отличать аллергию от непереносимости лактозы или белков молока.
Молочные продукты для одних — источник питательных веществ, а для других — скрытая угроза. Аллергия на молоко проявляется у младенцев, часто с первых месяцев жизни. В некоторых случаях она проходит с возрастом, но не всем удаётся её «перерасти». Её часто путают с непереносимостью лактозы или другими состояниями, однако настоящая аллергия — это реакция иммунной системы, которая может быть резкой, системной и потенциально опасной.
Читайте:
Пищевая аллергия: все, что нужно знатьПищевая аллергия - это реакция иммунной системы на определенные белки в пище, которые организм воспринимает ...
Чем отличается аллергия на молоко от других состояний
Если после стакана молока появляется вздутие живота, сыпь или боль в желудке — многие предполагают аллергию. Но на деле большинство таких реакций не связаны с иммунной системой. Всё куда сложнее.
Аллергия или непереносимость лактозы?
Непереносимость лактозы — это неспособность организма расщеплять молочный сахар (лактозу) из-за дефицита фермента лактазы [источник]. В таком случае симптомы касаются только желудочно-кишечного тракта: вздутие, метеоризм, урчание, понос. Это не опасно для жизни. В отличие от аллергии, при лактозной непереносимости иммунная система не участвует, а симптомы не затрагивают дыхательные пути или кожу.
Аллергия или белковая непереносимость?
Ещё один частый диагноз у детей — это непереносимость белка коровьего молока. Она может напоминать аллергию, так как возникает в раннем возрасте и сопровождается коликами, рвотой и изменением стула. Но механизм другой: речь не всегда идёт о классической иммунной реакции. В ряде случаев это не-IgE-зависимая форма, то есть симптомы развиваются не мгновенно и не вызывают анафилаксию. Напротив, они проявляются постепенно — иногда через сутки или двое после употребления молочных белков.
Типичные симптомы аллергии на молочные продукты
Аллергия на молоко обычно проявляется уже в первые шесть месяцев жизни. Иногда реакция наступает через несколько минут после приёма пищи, иногда — в течение нескольких часов. Всё зависит от типа иммунной реакции и индивидуальной чувствительности.
Проявления могут быть разными — от лёгкого зуда до опасных для жизни состояний. Чаще всего аллергия возникает на белки коровьего молока, но также возможна реакция на молоко других животных — коз, овец и пр.
Симптомы, которые могут указывать на аллергию на молочные продукты:
- Кожные проявления: зуд, крапивница, покраснение
- Респираторные симптомы: заложенность носа, чихание, кашель, свистящее дыхание
- Пищеварительные расстройства: тошнота, рвота, понос, боль в животе
- Отёки: губ, языка, век или горла
- Анафилаксия: резкое падение артериального давления, затруднённое дыхание, бледность, потеря сознания
Анафилактическая реакция — это неотложное состояние, требующее немедленного введения адреналина. В таких случаях счёт идёт на минуты. Поэтому каждому с установленной аллергией на молоко необходимо знать признаки анафилаксии и иметь при себе автоинъектор.
Почему возникает аллергия на молоко
Когда в организм попадают молочные белки — в частности, казеин и сывороточные белки [источник], — иммунная система некоторых людей воспринимает их как угрозу. Вместо того чтобы игнорировать эти вещества, как это происходит у большинства, организм начинает вырабатывать специфические антитела — иммуноглобулины класса E (IgE). Именно они запускают каскад реакций, которые внешне проявляются как аллергия.
При повторном контакте с молочным белком эти антитела мгновенно активируются и высвобождают химические вещества, в том числе гистамин. Он отвечает за большинство симптомов: зуд, отёки, спазмы, затруднённое дыхание. Иногда реакция ограничивается одной системой, но может охватывать сразу несколько.
Интересно, что каждое IgE-антитело специфично: один человек может реагировать только на молочные белки, а другой — также на яйца, орехи или пыльцу. Почему организм начинает воспринимать определённый белок как врага — до конца неясно. Известно лишь, что важную роль играют наследственность, окружающая среда и состояние микробиоты кишечника в раннем возрасте.
Факторы риска развития молочной аллергии
Аллергия на молочные белки чаще всего возникает у детей раннего возраста. Но почему одни младенцы реагируют на молоко, а другие — нет? Учёные выделяют несколько факторов, повышающих вероятность такой реакции.
- Возраст ребёнка: Аллергия чаще возникает у детей до 5 лет. В этот период иммунная система ещё формируется, поэтому риск её чрезмерной активности выше.
- Атопический анамнез: Если у ребёнка уже есть экзема, аллергический ринит или астма, риск развития аллергии на молочные белки увеличивается. Это явление называют атопическим маршем.
- Наследственность: Если хотя бы один из родителей страдает от аллергических заболеваний, риск аллергии на молоко у ребёнка почти втрое выше. [источник]
- Антибиотики в раннем возрасте: Данные исследований на животных показывают, что использование антибиотиков в первые месяцы жизни может повлиять на формирование иммунного ответа и увеличить риск пищевой аллергии. [исследование]
- Слишком раннее введение прикорма: Исследования показывают, что знакомство с пищей до 4 месяцев может привести к развитию аллергической реакции. Оптимальный возраст для начала прикорма — после 6 месяцев. [источник]
С другой стороны, некоторые факторы могут иметь защитный эффект. Например, длительное грудное вскармливание способствует формированию толерантности к белкам. А наличие домашних животных, как ни странно, может благоприятно влиять на развитие иммунной системы и снижать риск аллергии.
Как диагностируют аллергию на молоко
Диагностика аллергии на молоко требует внимательного подхода. К сожалению, не существует одного анализа, который бы со 100% точностью подтверждал диагноз. Обычно решение основывается на сочетании анамнеза, симптомов и результатов нескольких обследований.
Основные методы диагностики включают:
- Кожный прик-тест: Под кожу вводят небольшое количество очищенного молочного белка. Если в течение 15–20 минут появляется покраснение, волдырь или зуд — результат считается положительным. Этот тест быстрый и доступный, но требует интерпретации врачом-аллергологом.
- Анализ крови на специфические IgE: Лабораторное исследование, определяющее наличие и уровень IgE-антител к белкам коровьего молока. Высокие значения могут указывать на вероятность клинической реакции, но сами по себе не подтверждают аллергию.
- Пероральная провокационная проба: Золотой стандарт диагностики. Под наблюдением врачей пациенту дают малые дозы продуктов с молоком, постепенно увеличивая количество. При возникновении реакции диагноз считается подтверждённым. Такой тест проводят только в условиях клиники с возможностью оказания экстренной помощи.
В любом случае важно, чтобы диагностику проводил врач, хорошо ориентирующийся в аллергических состояниях и умеющий оценить общую клиническую картину. Самодиагностика или исключение молока «на всякий случай» без обоснования — не лучший подход.
Что делать для предотвращения симптомов
Единственный надёжный способ избежать симптомов аллергии — полностью исключить молочные продукты из рациона. И речь идёт не только о молоке, йогуртах и сыре, но и о скрытых источниках молочного белка в составе обработанных продуктов. Такой подход требует внимания, дисциплины и планирования.
Исключение молочных продуктов
Даже небольшое количество молочного белка может вызвать серьёзную реакцию, поэтому полное избегание — обязательно. Это касается не только основных молочных продуктов, но и полуфабрикатов, выпечки, готовых соусов и даже колбас, где могут использоваться молочные добавки. Особое внимание стоит уделять этикеткам: термины вроде «сыворотка», «казеин», «молочный порошок», «лактальбумин» — всё это потенциальные аллергены.
Питательная компенсация: кальций, витамин D, рибофлавин
Молочные продукты — основной источник кальция, витамина D и рибофлавина (витамин B2). Их отсутствие в рационе может привести к дефицитам, если не подобрать альтернативы. Поэтому важно проконсультироваться с диетологом, который поможет составить сбалансированное меню. Кальций можно получать из брокколи, миндаля, кунжута, консервированных сардин с костями или обогащённых растительных напитков. Витамин D — из жирной рыбы, яиц, грибов или в форме добавок. Рибофлавин содержится в цельнозерновых продуктах, яйцах и печени.
У детей вопрос компенсации ещё более критичен, так как речь идёт о росте и формировании костной ткани. Поэтому отказ от молока без замены жизненно важных микроэлементов — это не просто изменение привычки, а вопрос здоровья.
Молоко входит в список восьми основных пищевых аллергенов, вызывающих подавляющее большинство серьёзных аллергических реакций в мире. Это означает, что даже незначительное количество молочного белка в составе продуктов требует внимания — как со стороны потребителя, так и со стороны пищевой промышленности, которая обязана указывать такие ингредиенты в маркировке.
Как избегать молочных аллергенов в повседневной жизни
Чтобы жить без аллергических реакций, нужно научиться выявлять молочные белки даже там, где они неочевидны. Это требует не только знаний, но и внимательности — в магазине, кафе и даже дома. Молочные компоненты могут скрываться под десятками названий, а иногда добавляются в самые неожиданные блюда.
Вот несколько стратегий, которые помогают избегать молочных аллергенов в повседневной жизни:
- Читайте этикетки: Производители обязаны указывать молоко как аллерген. Но кроме слова «молоко», обращайте внимание на термины: «сыворотка», «казеин», «лактоза», «лактальбумин», «казеинат кальция», «гидролизат молочного белка». Всё это потенциально опасно.
- Будьте осторожны в заведениях общепита: Даже если блюдо выглядит безопасным, уточняйте, использовалось ли молоко или сливочное масло при приготовлении. Даже жарка на сливочном масле может вызвать реакцию.
- Избегайте ароматизаторов на основе молока: Так называемые «сырные» или «масляные» вкусы в снеках, чипсах и попкорне часто содержат молочные компоненты, даже если это не указано явно.
- Обращайте внимание на ингредиенты с префиксом «лак-»: Лактат кальция, лактоза, молочная кислота — всё это может быть получено из молока. Не все такие компоненты аллергенны, но происхождение лучше уточнить у производителя.
- Иметь при себе антигистаминные препараты: При лёгких реакциях — например, сыпь или зуд — могут помочь средства на основе дезлоратадина или цетиризина. В Украине они доступны под названиями «Эдем», «Зиртек» и др.
- Носите автоинъектор с адреналином: Для людей с тяжёлыми реакциями это вопрос жизни.
Избегание аллергенов — это не временное ограничение, а образ жизни. Чем лучше человек ориентируется в составе продуктов, тем безопаснее его ежедневное питание.
Когда нужно обращаться к врачу
Иногда аллергия на молоко протекает мягко, но в отдельных случаях реакция может быть опасной. Уметь распознать момент, когда нужно срочно обращаться за помощью, крайне важно. Особенно это касается детей, у которых симптомы могут развиваться очень быстро.
Срочно обратитесь к врачу или вызывайте скорую помощь, если после употребления молочных продуктов появились:
- Одышка или затруднённое дыхание
- Сильная сыпь или крапивница по всему телу
- Отёк языка, губ или лица
- Бледность, слабость, резкое снижение давления
- Потеря сознания или спутанность сознания
Это признаки анафилаксии — системной аллергической реакции, которая может закончиться летально без своевременной помощи. В таких ситуациях необходимо немедленно ввести адреналин и доставить человека в больницу.
Даже если симптомы прошли самостоятельно, игнорировать ситуацию не стоит. После первого эпизода врач сможет провести диагностику, оценить степень риска и составить план действий на будущее. Особенно это важно для родителей: ребёнок с подтверждённой аллергией должен всегда иметь при себе необходимый набор медикаментов и чёткий алгоритм действий в случае реакции.
Существуют ли безопасные альтернативы молоку
Для людей с аллергией на молочные белки жизнь без молока — не исключение, а постоянная необходимость. Но отказ от молочных продуктов не означает отказ от вкуса, разнообразия в питании или полезных веществ. Существует множество альтернатив — главное, подобрать те, которые действительно безопасны в каждом конкретном случае.
Альтернативы для детей
Для младенцев с аллергией на молочные белки наилучшим вариантом является грудное вскармливание. Если ребёнок находится на искусственном питании — врач может рекомендовать смеси на основе глубоко гидролизованных белков (например, с изолированным гидролизатом казеина) или аминокислотные смеси. Эти продукты содержат белки в настолько изменённой форме, что организм не распознаёт их как аллерген.
Если мать кормит грудью ребёнка с аллергией, ей самой также необходимо исключить молочные продукты из своего рациона. В таком случае желательно проконсультироваться с диетологом, чтобы сохранить баланс микроэлементов в питании.
Альтернативы для взрослых
Доступны растительные напитки: овсяный, рисовый, соевый, кокосовый, миндальный. Но даже эти продукты не всегда безопасны — например, соя или миндаль сами по себе относятся к распространённым аллергенам. Поэтому перед заменой желательно проконсультироваться с аллергологом или пройти тесты на другие типы аллергий.
Некоторые продукты проходят специальную обработку для удаления или расщепления белков. Однако не все гидролизованные продукты подходят людям с аллергией — часть из них безопасна только при непереносимости, а не при истинной аллергической реакции. В каждом случае необходимо проверять конкретный состав и доверять только сертифицированным производителям.
Заключение
Аллергия на молоко — это не просто неудобство, а полноценное иммунологическое состояние, требующее внимания, осторожности и постоянного контроля. Она меняет пищевые привычки и влияет на образ жизни, но при этом не лишает человека возможности жить полноценно.