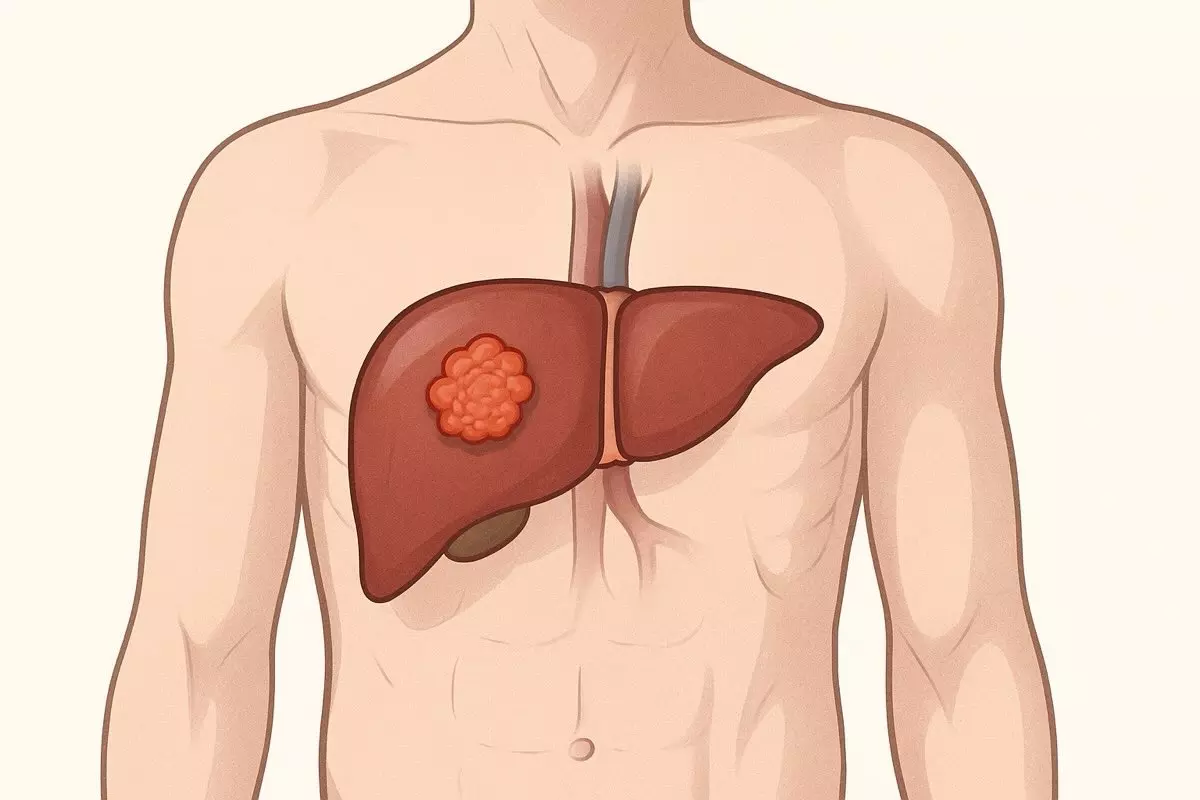
Первинний рак печінки може довго не давати про себе знати, але при цьому порушує життєво важливі функції органа. Його виявлення на ранніх етапах — ключ до ефективного лікування.
Печінка — це не просто великий орган, а багатофункціональна лабораторія в тілі людини. Вона очищує кров, бере участь у травленні, регулює рівень глюкози та зберігає поживні речовини. Саме тому злоякісні новоутворення, які виникають у її тканинах, мають надзвичайно серйозні наслідки. Первинний рак печінки — це онкологічний процес, що стартує безпосередньо в клітинах самого органа. Його складність не лише в агресивності, а й у тому, що симптоми часто з’являються вже на пізніх етапах.
Типи первинного раку печінки
Пухлини, що виникають у тканинах печінки, поділяють на кілька основних типів залежно від того, з яких клітин вони формуються. Кожен із них має різну поширеність, перебіг і відповідь на лікування. Йдеться саме про первинні злоякісні новоутворення, тобто ті, що беруть початок у самій печінці, а не метастазують (поширюється) із інших органів.
Гепатоцелюлярна карцинома (ГЦК)
Це найпоширеніша форма первинного раку печінки, яка виникає з гепатоцитів — основних функціональних клітин цього органа. ГЦК становить більшість випадків серед усіх пухлин печінки, що формуються безпосередньо в її тканинах. Вона може розвиватися на тлі хронічного запалення, зокрема у людей із цирозом або вірусним гепатитом. Часто пухлина росте повільно, але здатна проникати в кровоносні судини, що ускладнює лікування.
Внутрішньопечінкова холангіокарцинома
Цей тип раку виникає не з гепатоцитів, а з клітин внутрішньопечінкових жовчних проток. Він трапляється рідше — приблизно у 10–20% випадків усіх первинних злоякісних пухлин печінки. Ураження цих проток порушує відтік жовчі, що зумовлює появу специфічних симптомів. Холангіокарцинома частіше виявляється вже на пізніх етапах, коли пухлина поширюється за межі проток або дає ускладнення у вигляді обструкції.
Гепатична ангіосаркома
Найрідкісніший тип серед первинних злоякісних новоутворень печінки. Гепатична ангіосаркома походить із клітин стінок кровоносних судин цього органа й становить лише близько 1% випадків. Ця пухлина має швидкий і агресивний перебіг, часто діагностується вже на стадії метастазування. На відміну від інших типів, ангіосаркома іноді може виникати у людей без супутніх захворювань печінки, однак її зв’язок із тривалим впливом токсичних речовин (зокрема вінілхлориду чи арсену) також описаний у клінічній практиці.
Симптоми та ранні сигнали
Первинний рак печінки може тривалий час залишатися непоміченим. Більшість людей не відчувають жодних змін на ранніх стадіях, а ознаки з’являються вже тоді, коли пухлина досягає значного розміру або починає впливати на функцію печінки. У цьому розділі описано як поширені симптоми, так і ситуації, коли хвороба не дає про себе знати на початку.
Поширені симптоми
Найтиповіші прояви раку печінки пов’язані або з порушенням роботи самого органа, або з його фізичним ураженням пухлиною. Часто вони нечіткі й можуть маскуватися під інші захворювання. Нижче наведено ознаки, які найчастіше фіксують у пацієнтів:
- Темна сеча або сірий, знебарвлений кал: свідчать про порушення виведення жовчі.
- Схильність до утворення синців: результат зниження вироблення білків згортання крові.
- Системна втома: не минає після відпочинку й посилюється з часом.
- Періодичне підвищення температури: без чіткої причини, іноді з ознобом.
- Тверда припухлість справа під ребрами: може відповідати пухлині печінки.
- Свербіж шкіри: спричинений накопиченням жовчних кислот у крові.
- Зниження апетиту або небажане схуднення: незалежно від харчування.
- Нудота й блювання: пов’язані з навантаженням на печінку та жовчну систему.
- Біль або відчуття тиску у верхньому правому боці живота: можливий наслідок розтягнення капсули печінки.
- Жовтяниця: пожовтіння шкіри та білків очей, зумовлене підвищенням білірубіну.
Коли симптомів немає
Частина випадків первинного раку печінки виявляється випадково — під час обстеження з іншої причини або при ультразвуковому контролі хронічного захворювання. На початкових етапах пухлина може не порушувати функцію органа, не здавлювати судини й не провокувати запалення. Саме тому людям із відомими чинниками ризику важливо проходити планові обстеження, навіть якщо самопочуття не викликає підозр.
Як виникає рак печінки
Рак печінки починається з порушення нормального функціонування клітин — найчастіше внаслідок змін у їхній ДНК. Ці зміни не обов’язково проявляються одразу: клітина може роками залишатися «сплячою», а потім раптово почати ділитися без контролю. Щоб зрозуміти, як саме розвивається злоякісна пухлина, варто розібратися, що відбувається всередині самої клітини.
Генетичні порушення
У клітинах печінки, як і в будь-яких інших, є гени, які регулюють їхній ріст, розподіл і смерть. Одні з них — так звані онкогени — стимулюють розмноження. Інші, гени-супресори, контролюють ці процеси та запускають програму загибелі, якщо клітина поводиться аномально. Коли відбувається мутація — тобто зміна структури ДНК — баланс між цими функціями порушується.
Що саме змінюється
Унаслідок мутацій клітини печінки отримують нові «інструкції»: більше не зупинятися в поділі, ігнорувати сигнали загибелі, уникати імунного контролю. Вони починають накопичуватися, формуючи пухлинну масу. Зовні це може нічим не проявлятися, особливо якщо уражена ділянка органа ще не критична для загальної функції печінки.
Причини мутацій
До змін ДНК можуть призводити різні чинники. Найчастіше — хронічне запалення печінки, викликане вірусними гепатитами, тривалим вживанням алкоголю, накопиченням жиру (при неалкогольній жировій хворобі печінки) або дією токсичних речовин. Під час запалення клітини активно оновлюються, а це підвищує ймовірність помилок у ДНК. Іноді мутації є випадковими або спричинені поєднанням генетичної схильності з зовнішніми впливами.
Що підвищує ризик захворювання
Первинний рак печінки рідко виникає «на порожньому місці». У більшості випадків йому передують тривалі зміни в печінковій тканині — запальні, фібротичні або метаболічні. Деякі з цих змін розвиваються роками, інші — за наявності певних вірусів чи токсичних навантажень. Оцінка чинників ризику дозволяє вчасно виявляти людей, яким потрібен регулярний контроль.
Нижче перелічено стани та впливи, які достовірно підвищують ймовірність розвитку раку печінки:
- Хронічний гепатит B або C: ці віруси здатні викликати постійне запалення печінки, що з часом переходить у фіброз або цироз — сприятливе середовище для злоякісного переродження клітин.
- Цироз печінки: незалежно від причини, він призводить до заміщення нормальної тканини на рубцеву, що створює умови для мутацій.
- Зловживання алкоголем: регулярне вживання великих доз алкоголю спричиняє токсичне ураження клітин печінки й формування цирозу.
- Неалкогольна жирова хвороба печінки: надмірне накопичення жиру в печінкових клітинах, пов’язане з метаболічними порушеннями.
- Ожиріння: сприяє розвитку жирової хвороби печінки та пов’язаних із нею запальних процесів у печінці.
- Цукровий діабет 2 типу: особливо в поєднанні з ожирінням або порушеннями обміну жирів.
- Куріння: речовини в тютюновому димі діють як канцерогени, зокрема й для печінкових клітин.
У присутності кількох чинників ризик підвищується не просто сумарно, а взаємно посилюється. Наприклад, поєднання гепатиту C та алкоголю значно прискорює розвиток цирозу і, відповідно, шанси на утворення пухлини.
Діагностика і стадії захворювання
Щоб підтвердити діагноз первинного раку печінки, недостатньо лише симптомів або підозри. Потрібна поетапна діагностика, яка включає візуалізаційні методи, лабораторні аналізи та, за потреби, біопсію. Кожен із цих підходів дає іншу частину інформації: розмір пухлини, її розташування, стан жовчовивідної системи, функцію самого органа. Точне стадіювання необхідне не тільки для розуміння тяжкості захворювання, а й для вибору лікувальної тактики.
Методи діагностики
Лікар може призначити кілька досліджень. Кожне з них має своє призначення, і часто вони застосовуються комплексно. Ось перелік методів, які використовують найчастіше:
- Аналізи крові: включають печінкові проби, а також онкомаркери — зокрема альфа-фетопротеїн, який може бути підвищеним при гепатоцелюлярній карциномі.
- Ультразвукове дослідження (УЗД): допомагає виявити наявність вузлів, зміну структури органа або наявність рідини в черевній порожнині.
- Комп’ютерна томографія (КТ): дозволяє оцінити розміри та поширення пухлини, ураження судин або лімфовузлів.
- Магнітно-резонансна томографія (МРТ): дає високоточне зображення внутрішньої структури печінки, особливо ефективна для аналізу жовчних проток.
- Ангіографія: показує кровопостачання печінки та дозволяє побачити, чи залучені судини до пухлинного процесу.
- ЕРХПГ (ендоскопічна ретроградна холангіопанкреатографія): застосовується у випадках підозри на холангіокарциному, дозволяє оцінити стан жовчовивідних шляхів.
- Біопсія: найнадійніший метод підтвердження діагнозу. Забір зразка тканини дає можливість точно визначити тип раку під мікроскопом.
Стадії первинного раку печінки
Для оцінки ступеня розвитку хвороби застосовується система BCLC (Барселонська клінічна класифікація). Вона враховує не лише розміри пухлини, а й функціональний стан печінки та наявність симптомів.
- Стадія 0 (дуже рання): одна пухлина до 2 см, функція печінки збережена, білірубін у межах норми, симптоми відсутні.
- Стадія A (рання): одна пухлина до 5 см або кілька пухлин (до 3), кожна менше 3 см. Можливе мінімальне залучення судин.
- Стадія B (проміжна): множинні пухлини, розміри перевищують 5 см, або залучення великих судин без віддалених метастазів.
- Стадія C (пізня): пухлина поширилася за межі печінки — на лімфовузли, легені, кістки або інші органи.
Правильне визначення стадії має вирішальне значення для вибору лікування. Деякі терапії можливі лише на ранніх етапах, інші — орієнтовані на контроль симптомів або уповільнення прогресування.
Методи лікування
Первинний рак печінки лікується різними способами залежно від стадії, типу пухлини, загального стану людини та функціональних можливостей печінки. Одні методи мають на меті знищити пухлину, інші — стримати її ріст або полегшити симптоми. У деяких випадках можливе повне видалення ураженої тканини або навіть трансплантація. Вибір тактики — це завжди індивідуальний процес, який враховує всі медичні фактори.
Медикаментозні підходи
Коли операція неможлива або не є пріоритетом, використовують лікування, що впливає на пухлину через хімію, імунітет або випромінювання. Нижче — основні способи такої терапії:
- Хіміотерапія: системне введення препаратів, які знищують клітини, що швидко діляться. Для первинного раку печінки застосовується рідше через обмежену ефективність.
- Хемоемболізація: комбінація хіміотерапії з блокуванням артерій, які живлять пухлину. Препарат вводять безпосередньо в судини печінки, після чого перекривають кровотік, щоб посилити ефект.
- Імунотерапія: стимуляція імунної системи на розпізнавання й знищення ракових клітин. Деякі сучасні препарати діють на рівні молекулярного розпізнавання.
- Променева терапія: зовнішнє опромінення області пухлини. Застосовується для зменшення об’єму новоутворення або полегшення симптомів.
- Радіоемболізація: введення мікросфер із радіоактивним ізотопом до судин, що живлять пухлину. Метод дозволяє впливати безпосередньо зсередини, з мінімальним ушкодженням здорової тканини.
- Таргетна терапія: застосування ліків, що діють на специфічні білки або рецептори в пухлинних клітинах, пригнічуючи їхній ріст і виживання.
Хірургічні втручання
У разі, коли пухлина обмежена й не порушує функцію печінки критично, розглядають оперативні методи. До них належать:
- Абляція: локальне руйнування пухлини за допомогою температурного впливу (наприклад, радіочастотна абляція) або введення хімічної речовини без відкритої операції. Підходить для невеликих новоутворень.
- Гепатектомія: хірургічне видалення частини печінки, де розташована пухлина. Можлива лише в разі достатнього резерву здорової тканини.
- Трансплантація печінки: радикальне рішення для пацієнтів, у яких пухлина відповідає суворим критеріям. Дає шанс на повне одужання, але доступність донорського органа і стан здоров’я часто стають обмеженням.
Рішення про лікування завжди приймається мультидисциплінарною командою з урахуванням усіх медичних деталей. Іноді комбінують кілька методів — наприклад, абляцію після хемоемболізації або променеву терапію для контролю залишкової пухлини після операції.
Прогноз та тривалість життя
Рак печінки — це серйозне захворювання з високим ризиком ускладнень і обмеженою виживаністю, особливо на пізніх стадіях. Прогноз залежить від багатьох факторів: стадії на момент виявлення, загального стану здоров’я, можливості лікування та відповіді організму на терапію. В окремих випадках досягають тривалої ремісії або навіть повного одужання, однак це можливо здебільшого на ранніх етапах.
Можливість вилікування
Єдиним способом радикального лікування, що потенційно дає шанс на повне одужання, є трансплантація печінки. Але такий підхід має обмеження: пацієнт повинен бути у відносно стабільному стані, а сама пухлина — відповідати певним критеріям (зокрема за розміром і кількістю). Крім того, складність полягає у доступності донорського органа. Не всі, хто потребує пересадки, можуть її дочекатися.
Виживаність за стадіями
Статистичні дані свідчать, що п’ятирічна виживаність після встановлення діагнозу значно варіює залежно від стадії захворювання:
- 37% — при ранніх стадіях (0 або A), коли пухлина локалізована й функція печінки збережена.
- 13% — при проміжній стадії (B), коли пухлина більша або множинна, але ще не дала віддалених метастазів.
- 3% — при пізній стадії (C), коли рак поширився на інші органи чи системи.
Існує також поняття «відносної виживаності» — це порівняння тривалості життя людей із певною формою раку з тими, хто не має такого захворювання. Наприклад, 21% осіб із гепатоцелюлярною карциномою або внутрішньопечінковою холангіокарциномою живуть щонайменше п’ять років після діагнозу. Для загальної популяції аналогічний показник становить 79%.
Ці цифри не є вироком. Вони відображають загальні тенденції, а не індивідуальний прогноз. Реальні шанси залежать від багатьох складових, включно з тим, наскільки швидко хворобу було виявлено та які методи лікування були доступні.
Як знизити ризик
Хоча не всі випадки раку печінки можна попередити, є практичні кроки, які достовірно зменшують ризик його розвитку. Вони стосуються передусім запобігання хронічному ураженню печінки, контролю супутніх захворювань і відмови від факторів, які можуть провокувати мутації в клітинах печінки.
Нижче перелічено дії, які рекомендовано людям із підвищеним ризиком або просто як складову відповідального ставлення до здоров’я:
- Вакцинація проти гепатиту B: надійно захищає від одного з головних вірусів, що викликає хронічне ураження печінки.
- Уникання зараження гепатитом C: не існує вакцини, але можна знизити ризик, уникаючи контакту з інфікованою кров’ю, не використовуючи чужі голки, інструменти для манікюру чи бритви.
- Відмова від куріння: усунення тютюнових канцерогенів зменшує загальне онкологічне навантаження на організм, зокрема на печінку.
- Зменшення або повна відмова від алкоголю: навіть помірне зловживання сприяє фіброзу та цирозу, що збільшує ризик раку.
- Підтримання здорової ваги: ожиріння асоціюється з масою метаболічних порушень, серед яких і жирове ураження печінки.
- Контроль хронічних захворювань: зокрема цукрового діабету 2 типу, що пов’язаний із підвищеним онкологічним ризиком.
- Регулярне обстеження: якщо людина має один або кілька чинників ризику, доцільно проводити періодичні УЗД печінки й аналіз крові, навіть у разі відсутності симптомів.
Профілактика не гарантує повного захисту, але дає шанс виявити захворювання на ранній стадії — ще до того, як воно стане загрозливим для життя.
Підсумок
Первинний рак печінки — це не та хвороба, яку можна вчасно «відчути». Він розвивається тихо, часто на фоні вже наявних змін у печінці. Саме тому найважливіше — не чекати симптомів, а знати свої ризики й діяти на випередження. Люди, які живуть із хронічними захворюваннями печінки або мають фактори ризику, потребують регулярного нагляду.