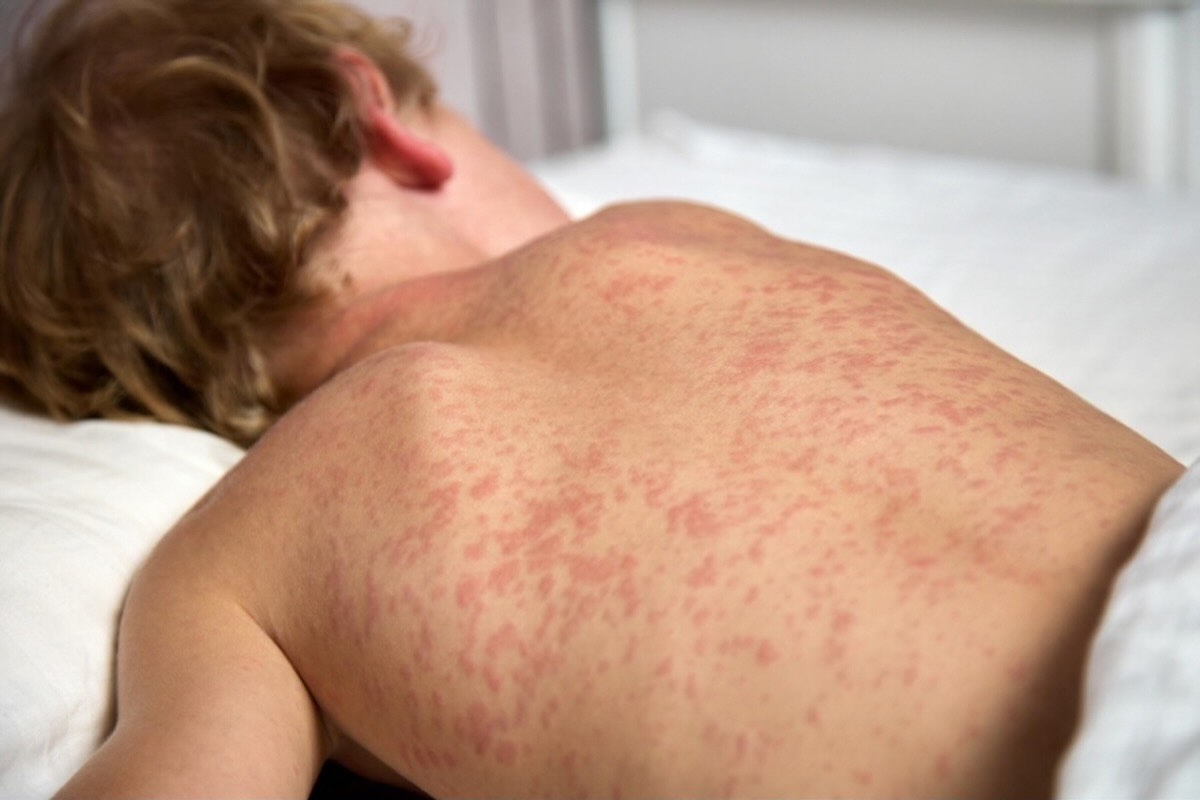
Краснуха - не самое громкое вирусное заболевание, но ее последствия могут быть драматическими. Особенно, когда речь идет о беременности и развитии ребенка еще до его рождения.
Есть болезни, которые почти не заметны - пока не случится худшее. Краснуха часто проходит быстро, с легкой сыпью и температурой, а иногда вообще без симптомов. Но если вирус попадает в организм во время беременности, все меняется. Заражение будущей матери может оказаться фатальным для плода. Именно это делает краснуху такой опасной, несмотря на ее, казалось бы, легкое течение.
Что такое краснуха
Краснуха - это вирусное заболевание, которое вызывает вирус RubellaVirus. Инфекция распространяется от человека к человеку через капли слюны при кашле, чихании или разговоре. Также вирус может передаваться через контакт с поверхностями, на которых остались частицы вируса. Один из характерных признаков - сыпь, которая начинается на лице и постепенно распространяется на все тело.
В обиходе в разных странах краснуху часто называют немецкой корью или трехдневной корью. Но, несмотря на схожесть с корью по симптомам, это разные болезни: их вызывают совсем другие вирусы, и течение у них также отличается. Краснуха обычно проходит мягче, хотя в отдельных случаях может вызвать серьезные осложнения.
Заболеть может любой, независимо от возраста. Но опаснее всего это заболевание для тех, кто ожидает ребенка. Если женщина инфицируется во время беременности, вирус способен проникнуть к плоду и вызвать тяжелые врожденные пороки развития.
Врожденный синдром краснухи (CRS)
Это самое серьезное последствие заражения краснухой во время беременности. Врожденный синдром краснухи возникает, когда вирус передается от матери к плоду через плаценту. В результате ребенок может родиться с поражением сердца, нарушением зрения или слуха, отклонениями в развитии мозга или другими серьезными изменениями.
Эти последствия остаются с ребенком на всю жизнь, и их невозможно полностью вылечить. Именно поэтому краснуха является настолько критически опасной в период ожидания ребенка, даже если в других случаях она кажется легкой и обыденной болезнью.
Симптомы и причины
Краснуха часто проявляется легко. У детей первым признаком становится сыпь, которая сначала появляется на лице, а затем спускается вниз по телу. У подростков и взрослых все может начинаться с ощущения усталости, боли в суставах или температуры, и только потом появляется сыпь. В некоторых случаях (до 50%) болезнь проходит без каких-либо заметных симптомов - но даже тогда человек остается заразным и может передавать вирус другим.
Возбудителем является вирус краснухи, который принадлежит к семейству Matonaviridae. Попав в организм, вирус начинает использовать клеточные механизмы для собственного размножения, что и вызывает типичные симптомы инфекции.
У детей болезнь обычно проходит быстрее и легче. У взрослых может добавляться боль в мышцах и суставах, которая длится несколько дней даже после исчезновения сыпи. Течение может быть настолько мягким, что люди не сразу замечают начало болезни или вообще не связывают ее с краснухой. Но независимо от симптомов, вирус остается заразным и представляет угрозу для окружающих.
Самые типичные проявления краснухи включают:
- Сыпь: сначала на лице, затем на туловище и конечностях, держится около трех дней.
- Невысокая температура: часто сопровождает сыпь, но редко поднимается выше 38 °C.
- Кашель и боль в горле: возникают перед появлением сыпи или одновременно с ней.
- Насморк: заложенность носа или слизистые выделения.
- Головная боль: слабая или умеренная, иногда сопровождается общей усталостью.
- Конъюнктивит: покраснение глаз, ощущение песка.
- Боль в суставах: особенно у женщин, часто в руках и коленях.
- Общее недомогание: слабость, снижение активности.
- Увеличение лимфатических узлов: обычно на шее и затылке.
Симптомы могут длиться несколько дней, но инфицированный человек способен передавать вирус еще за неделю до появления сыпи и в течение семи дней после нее. В этот период нужно ограничить контакты с другими, даже если самочувствие не вызывает беспокойства. Это поможет избежать заражения людей, которые могут иметь более тяжелое течение болезни.
Заразна ли краснуха?
Да, краснуха - очень заразная инфекция. Она распространяется воздушно-капельным путем: через кашель, чихание или обычный разговор на близком расстоянии. Также вирус может попасть на руки или предметы быта, откуда его легко передать другим. Человек, который выглядит абсолютно здоровым, все равно может быть источником инфекции.
Заразиться могут и взрослые, даже если они переболели в детстве другими инфекциями. Особенно часто передача вируса происходит в семьях, детских коллективах, медицинских учреждениях. Краснуха легко проходит между людьми, которые не имеют иммунитета, поэтому каждый новый случай может быстро вызвать вспышку, если не соблюдать меры предосторожности.
Краснуха во время беременности
Наибольшую угрозу краснуха представляет именно в период беременности. Если женщина инфицируется вирусом на ранних сроках - особенно в первом триместре - плод оказывается под серьезной угрозой. В этот период формируются основные органы и системы, и вирус способен нарушить этот процесс безвозвратно.
Передача вируса от матери к плоду происходит через плаценту. Даже если у матери течение болезни легкое или бессимптомное, для ребенка это может иметь фатальные последствия. Чаще всего результатом становится врожденный синдром краснухи - сложный комплекс врожденных поражений.
Существует простой способ узнать, есть ли иммунитет к краснухе - это анализ крови на антитела. Такой тест могут назначить еще до планирования беременности или уже во время нее. Если результат положительный, это означает, что организм уже знаком с вирусом: либо вследствие болезни в прошлом, либо после вакцинации. Такой иммунитет значительно снижает риск заражения.
Симптомы врожденного синдрома краснухи
Дети с этим синдромом рождаются уже с поражениями, которые не исчезают со временем. Вирус влияет на различные органы и системы, часто - сразу на несколько. У новорожденного могут наблюдаться:
- Нарушение зрения: в частности катаракта или глаукома, которые снижают способность видеть.
- Потеря слуха: врожденная, разной степени, часто необратимая.
- Пороки сердца: структурные нарушения, которые могут требовать операции.
- Нарушения развития мозга: включая микроцефалию, воспаление тканей мозга, трудности с обучением и поведенческие расстройства.
- Поражение костей: изменения в развитии костной ткани.
- Заболевания крови: в частности низкое количество тромбоцитов или гемолитическая анемия.
- Проблемы со щитовидной железой: врожденный гипотиреоз или другие нарушения.
- Увеличение печени и селезенки: наблюдается с момента рождения.
- Сахарный диабет первого типа: инсулинозависимая форма, которая развивается в первые годы жизни.
Поражения могут быть сочетанными или ограничиваться только одной системой. Но в любом случае требуют постоянного медицинского наблюдения и специализированной помощи.
Диагностика
Чтобы подтвердить подозрение на краснуху, медицинский работник проводит осмотр и обращает внимание на характер сыпи. Но визуального осмотра недостаточно - для точного установления диагноза нужны лабораторные тесты. Это особенно важно, если симптомы стерты или вообще отсутствуют, а пациент контактировал с больным или планирует беременность.
Есть несколько способов выявить краснуху, и все они основаны на обнаружении следов вируса или реакции иммунной системы на него. Тестирование возможно даже в период, когда еще нет внешних проявлений - это помогает вовремя выявить инфекцию и предотвратить ее распространение.
Для диагностики краснухи используют несколько методов. Каждый из них имеет свое назначение:
- Анализ крови: берется из вены и позволяет выявить антитела к вирусу краснухи. Наличие антител класса IgM свидетельствует об активной инфекции, а IgG - о перенесенном заболевании или сформированном иммунитете после прививки.
- Мазок из носа или горла: используется для выявления самого вируса в слизистых оболочках. Образец анализируют в лаборатории с помощью молекулярных методов.
- Анализ мочи: позволяет определить вирус или его частицы в моче, что также является показателем активного процесса.
Если результат анализа показывает наличие вируса в слизи или моче - это означает активную инфекцию. Если же обнаружены только антитела класса IgG без IgM, человек уже имеет иммунитет. У беременных эти результаты имеют особое значение, ведь помогают оценить риск для плода.
Лечение и уход
Краснуха не лечится противовирусными препаратами. В большинстве случаев она проходит сама, без осложнений. Но это не значит, что болезнь можно игнорировать. Человек остается заразным еще некоторое время после исчезновения симптомов, поэтому важно сохранять осторожность и не подвергать других опасности. Особенно это касается контактов с детьми, пожилыми людьми или беременными женщинами.
Цель лечения - облегчить самочувствие и поддержать организм в период инфекции. Для этого достаточно базовых домашних средств. В случае повышенной температуры, кашля или боли можно использовать соответствующие лекарства, которые продаются без рецепта, но с учетом возраста и состояния здоровья.
Как облегчить симптомы
В домашних условиях можно применять следующие меры:
- Жаропонижающие препараты: парацетамол помогает снизить температуру и облегчить боль. Дозировка - в соответствии с возрастом.
- Лекарства от кашля и насморка: подбираются индивидуально. Для детей - только по рекомендации педиатра.
- Отдых: желательно ограничить активность, больше спать, не перегружать организм.
- Изоляция: избегать контактов по крайней мере в течение недели после появления сыпи, даже если самочувствие уже хорошее.
У детей применение любых медикаментов требует согласования с врачом. Не все средства безопасны в детском возрасте, поэтому самолечение недопустимо. Также не стоит использовать комбинированные средства от простуды без четкой необходимости - они могут маскировать важные симптомы.
Лечение врожденного синдрома краснухи
У новорожденных лечение зависит от того, какие именно органы или системы поражены. Некоторые состояния возможно частично или полностью скорректировать - например, с помощью медикаментов либо операций. В то же время многие осложнения остаются на всю жизнь, и тогда речь идет не о лечении, а об адаптации.
Для таких детей важна ранняя диагностика и комплексный подход. К уходу могут быть привлечены педиатр, офтальмолог, кардиолог, логопед, специалист по развитию. Своевременная поддержка позволяет улучшить качество жизни даже в сложных случаях. Но ни одно лечение не способно полностью устранить все последствия - поэтому основная ставка должна быть на профилактику инфекции до беременности.
Прогноз и осложнения
В большинстве случаев краснуха проходит легко и бесследно. Сыпь обычно длится около трех дней. Другие симптомы - температура, слабость, боль в суставах - могут сохраняться от нескольких дней до недели. Человек постепенно возвращается к нормальному самочувствию и привычному образу жизни. Но даже при легком течении больной остается заразным - до семи дней после появления сыпи.
Спешить с возвращением в школу, детский сад или работу не стоит. Даже если внешне все хорошо, инфекция еще может передаваться. Поэтому важно дождаться завершения заразного периода, чтобы не стать источником распространения вируса среди других людей.
Возможные осложнения
У большинства больных осложнений нет. Но в отдельных случаях краснуха может дать непредсказуемые последствия, даже у людей с нормальным иммунитетом. Самый высокий риск - у беременных, когда последствия касаются не матери, а ребенка. Выкидыш или врожденные пороки - самые серьезные из них.
Среди других возможных осложнений:
- Воспаление суставов: чаще всего у женщин, особенно в руках и коленях. Обычно проходит самостоятельно, но может длиться несколько недель.
- Тромбоцитопения: снижение уровня тромбоцитов в крови. Сопровождается склонностью к синякам, кровоточивостью десен или носа.
- Энцефалит: воспаление тканей мозга. Очень редкое осложнение, которое может быть опасным для жизни.
Даже если риск осложнений низкий, игнорировать болезнь не стоит. Особенно важно соблюдать правила изоляции, чтобы не передать вирус тем, для кого он может стать критическим - беременным или людям со слабой иммунной системой.
Профилактика
Самый эффективный способ защиты от краснухи - это вакцинация. Прививка формирует стойкий иммунитет и почти полностью предотвращает заражение. Вакцину вводят в составе комбинированного препарата: против кори, эпидемического паротита и краснухи, или с добавлением вакцины против ветряной оспы. Первую прививку делают в раннем детстве, а вторую дозу - в школьном возрасте.
Но вакцинация - не единственный способ профилактики. Если человек не уверен, имеет ли иммунитет к краснухе, стоит сделать анализ крови на антитела. Это особенно важно для женщин, которые планируют беременность. В случае отсутствия иммунитета прививка необходима минимум за месяц до зачатия.
Кому нужна вакцинация
Прививки от краснухи рекомендуют в следующих случаях:
- Детям после 12 месяцев: первая прививка согласно календарю вакцинации.
- Взрослым, которые не имеют документального подтверждения прививки: особенно в случае планирования беременности или работы в коллективах.
- Женщинам до беременности: если выявлено отсутствие антител к вирусу.
- Людям с отрицательным тестом на антитела: прививка рекомендована независимо от возраста.
Прививка обеспечивает длительную защиту. В большинстве случаев достаточно двух доз для формирования иммунитета на всю жизнь. Если человек получил только одну дозу, возможна ревакцинация - ее проводят по рекомендации врача.
Кто не должен получать вакцину
В некоторых случаях прививка противопоказана. Это важно учитывать, чтобы избежать осложнений:
- Аллергия на компоненты вакцины: например, на желатин или антибиотики, входящие в состав.
- Беременность: вакцинация противопоказана на всех этапах беременности.
- Ослабленный иммунитет: вследствие химиотерапии, иммуносупрессивного лечения или тяжелых инфекций.
- Недавнее переливание крови: может снизить эффективность вакцины, поэтому прививки откладывают.
- Активная форма туберкулеза или другое тяжелое заболевание: вакцинация временно откладывается.
- Недавние прививки другими препаратами: для комбинированной вакцины против краснухи нужен интервал с другими прививками.
В случае сомнений относительно возможности вакцинации следует проконсультироваться с врачом. Специалист поможет оценить риски, подобрать оптимальный момент для прививки или предоставить альтернативные рекомендации.
Кроме вакцинации, следует придерживаться простых мер защиты: регулярно мыть руки, не пользоваться чужими столовыми приборами или средствами гигиены, прикрывать рот и нос во время чихания и кашля. Перед поездками в другие регионы целесообразно узнать, есть ли повышенный риск заболеваемости краснухой или другими вирусными инфекциями.
Жизнь с краснухой
Если у вас или у вашего ребенка появились симптомы, похожие на краснуху, стоит обратиться к медицинскому работнику. В период болезни желательно оставаться дома и избегать контактов с другими людьми, особенно с теми, кто может иметь повышенный риск осложнений. Хотя краснуха обычно протекает легко, она остается серьезным фактором заражения для окружающих.
Во время беременности ситуация более сложная. Если будущая мать чувствует недомогание, которое сопровождается сыпью, болью в суставах или повышенной температурой, необходимо как можно быстрее обратиться за медицинской помощью. В таких случаях важно не медлить, даже если самочувствие не вызывает серьезного беспокойства.
Когда обращаться к врачу или неотложной помощи
Есть ситуации, которые требуют быстрой реакции. Если вы беременны и заметили один или несколько из указанных ниже симптомов, лучше не ждать:
- Обильное кровотечение: любое необычное кровянистое выделение требует немедленной оценки.
- Боль в животе: особенно если она резкая или не проходит.
- Температура тела выше нормы: особенно в сочетании с сыпью.
- Озноб или дрожь: не связанные с температурой внешней среды.
Дополнительные вопросы
Краснуху иногда путают с корью или ветряной оспой, поскольку все эти болезни имеют общий признак - сыпь. Но природа этих инфекций разная, как и механизмы поражения. Понимание различий важно для точного диагноза и правильных действий в случае заболевания.
- Краснуха: вызывается вирусом краснухи, протекает мягко, часто без температуры или с незначительными симптомами. Сыпь появляется сначала на лице, быстро распространяется, исчезает примерно за три дня. Наиболее опасна при инфицировании беременных.
- Корь: обусловлена другим вирусом. Характеризуется высокой температурой, общей интоксикацией, светобоязнью и пятнами Коплика во рту. Сыпь плотная и держится дольше.
- Ветряная оспа: проявляется красными пятнами, которые быстро превращаются в пузырьки с прозрачным содержимым. Сыпь появляется волнами, чешется, оставляет корочки после заживления.
Тип вируса краснухи
Возбудитель - вирус краснухи, принадлежащий к роду Rubivirus и семейству Matonaviridae. Это вирус с рибонуклеиновой кислотой, заключенной в капсид и окруженной внешней мембраной. Именно благодаря этому строению он может проникать в клетки человека, используя их для размножения. В процессе заражения вирус распространяется через кровь и лимфатическую систему, вызывая системные проявления: сыпь, увеличение лимфоузлов, лихорадку и другие симптомы.
Вирус может попасть в организм человека и вызвать заболевание даже без ярко выраженных признаков. Но для плода в период беременности такая инфекция несет опасность независимо от наличия симптомов у матери.
Заключение
Краснуха кажется легкой болезнью, но ее настоящая опасность - в способности нарушить жизнь еще до рождения. Там, где взрослый просто отлежит с сыпью и температурой, плод может потерять шанс на здоровое будущее. Именно поэтому профилактика, вакцинация и понимание рисков - это не лишняя осторожность, а необходимость.