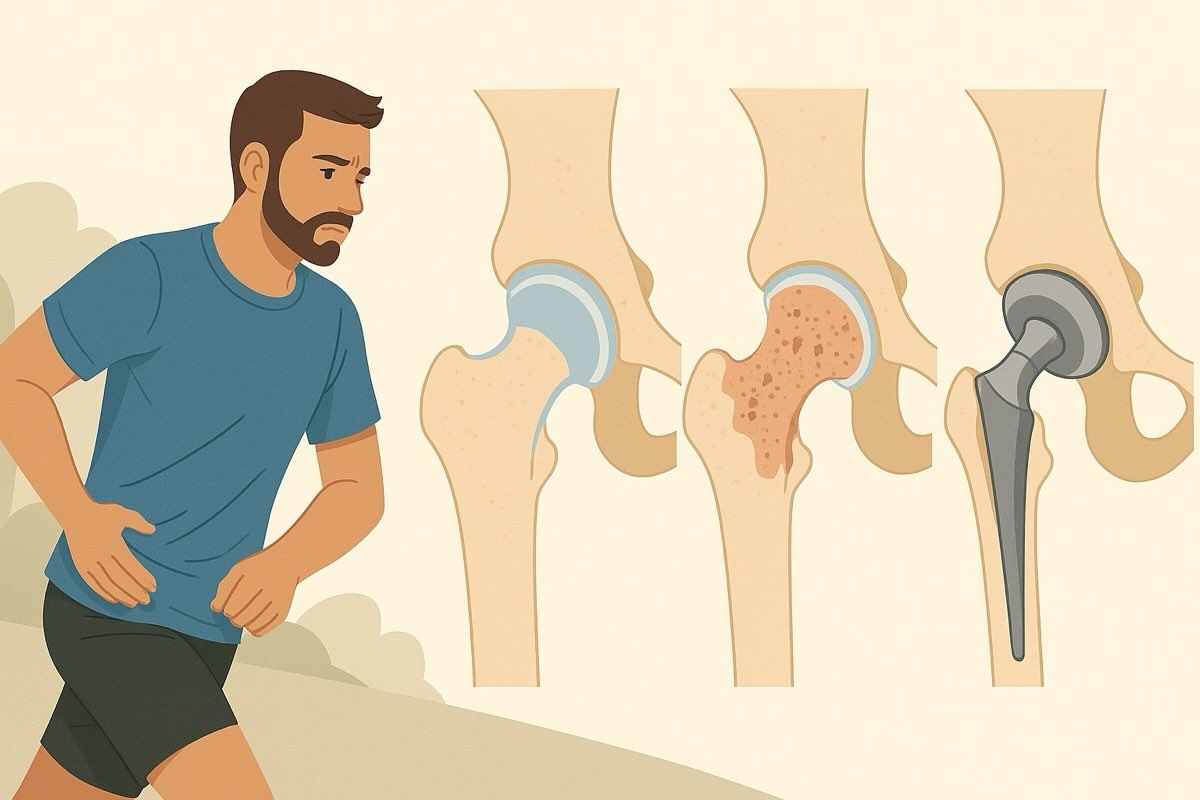
Коксартроз - это прогрессирующее поражение тазобедренного сустава, при котором постепенно разрушается хрящ и нарушается подвижность. Его также называют остеоартритом тазобедренного сустава. Болезнь имеет четыре стадии развития, и каждая требует разного подхода к лечению.
Коксартроз, или остеоартрит тазобедренного сустава, - это не просто результат возрастных изменений. Это заболевание, при котором нарушаются механизмы восстановления тканей, изменяется структура сустава и возникает хроническое воспаление. От понимания стадии зависит не только выбор терапии, но и способность человека сохранить подвижность, уменьшить боль и избежать инвалидности.
Читайте:
Остеоартрит: всё, что нужно знатьОстеоартрит — это хроническое дегенеративное заболевание суставов, которое требует современного подхода к ...
Что происходит с тазобедренным суставом при коксартрозе
Коксартроз начинается с постепенного стирания гиалинового хряща, который покрывает суставные поверхности тазобедренного сустава. В норме этот хрящ действует как амортизатор, распределяет нагрузку и обеспечивает легкое скольжение костей друг относительно друга. Но со временем хрящ становится тоньше, теряет гладкость и больше не выполняет свои функции так, как раньше.
В ответ на повреждение запускается процесс костной перестройки, но он происходит неравномерно. На краях сустава появляются остеофиты - костные наросты, которые ограничивают движение и могут раздражать окружающие ткани. Одновременно нарушается состав синовиальной жидкости: она густеет, теряет способность смазывать сустав, а ее количество уменьшается. В условиях трения кости о кость воспаление становится хроническим, что усиливает деструктивные изменения.
На более поздних стадиях коксартроза деформируются суставные поверхности, исчезает амортизация, и даже самые простые движения сопровождаются болью. Когда хрящ полностью стирается, начинает разрушаться и подлежащая костная ткань. Все это приводит к существенному ограничению подвижности и меняет не только состояние сустава, но и привычный образ жизни.
Стадии коксартроза
Коксартроз развивается не одномоментно, а постепенно - через несколько последовательных стадий, каждая из которых имеет свои особенности. Понимание этих этапов позволяет оценить степень поражения и выбрать лечение, соответствующее реальному состоянию сустава. Симптомы могут меняться от незначительного дискомфорта после физической нагрузки до постоянной боли и потери способности самостоятельно передвигаться.
Стадия 1: незначительные изменения
На первой стадии еще нет явных признаков поражения. Хрящ только начинает терять свои защитные свойства, но остается достаточно толстым и функциональным. В этой фазе уже возможно начало воспаления, хотя оно обычно не вызывает ощутимой боли. В некоторых случаях человек может замечать легкую усталость или ноющие ощущения в области бедра после физических нагрузок, длительного стояния или подъема по лестнице.
Внутренние изменения, которые уже запускаются на этом этапе, включают начальную дегенерацию хряща и единичные остеофиты по краям сустава. Однако визуализационные методы, такие как рентген, могут еще не выявить значительных изменений, и коксартроз на этом этапе часто остается незамеченным.
Стадия 2: легкое течение
На второй стадии происходит выраженное истончение хряща, и он начинает терять свою целостность - на его поверхности образуются мелкие трещины и неровности. Это вызывает раздражение сустава, и симптомы уже становятся четко ощутимыми. Часто боль возникает после физической активности или длительного сидения, хотя еще не постоянная.
Самые частые жалобы на этой стадии включают:
- болезненность в бедре с одной стороны, усиливающаяся после нагрузки
- утреннюю скованность, которая исчезает в течение 30-60 минут после активности
- ощущение вялости в ноге или трудности при попытке подняться по лестнице.
На рентгене могут быть заметны остеофиты и небольшое сужение суставной щели. В этот период люди часто начинают принимать обезболивающие, хотя еще редко обращаются к врачу.
Стадия 3: умеренная
Третья стадия - это предел, после которого качество жизни начинает резко снижаться. Хрящевая ткань утрачена на значительную глубину, щель между суставными поверхностями заметно сужена. Частицы хряща и коллагена попадают в синовиальную жидкость, делая ее вязкой и менее эффективной в качестве смазки. Воспаление усиливается, что еще больше разрушает ткани.
В этом периоде человек может замечать:
- боль даже при незначительном движении или длительном стоянии
- отек или дискомфорт в области сустава в конце дня
- появление звуков при движении - хруст, щелчок или трение
- неполное разгибание ноги или "залипание" сустава после длительного сидения
- вынужденную смену походки, хромота, потеря уверенности в движении.
Стадия 4: тяжелая
Это финальный этап развития коксартроза. Хрящ практически полностью исчез, а поверхности костей постоянно контактируют друг с другом, вызывая сильную боль. Сустав деформирован, количество синовиальной жидкости минимально или отсутствует. Остеофиты могут достигать значительных размеров, что дополнительно ограничивает амплитуду движений.
Характерные признаки этой стадии:
- постоянная, интенсивная боль даже в состоянии покоя
- существенное уменьшение или полная потеря подвижности в тазобедренном суставе
- ощущение слабости или нестабильности ноги - "выворачивает", "не держит"
- компенсаторная перегрузка противоположного бедра с развитием вторичной боли
- нарушение сна из-за боли, даже при попытках найти удобную позу.
На этом этапе медикаментозное лечение часто уже неэффективно, и встает вопрос о необходимости эндопротезирования тазобедренного сустава.
Методы лечения на разных стадиях
Лечение коксартроза зависит не только от интенсивности симптомов, но и от того, на каком этапе находится болезнь. Стратегии варьируются - от изменения образа жизни на ранних стадиях до оперативного вмешательства, когда другие методы больше не дают эффекта. Диагностика с помощью рентгена, МРТ или КТ позволяет точно оценить степень повреждения и подобрать соответствующую тактику.
Стадия 1: предупредительные действия
В период, когда симптомов почти нет, основная задача - не дать болезни продвинуться дальше. Хотя боль может быть минимальной или кратковременной, игнорировать первые сигналы не стоит. На этом этапе хорошо работает коррекция образа жизни.
К рекомендуемым действиям относятся:
- Снижение массы тела: это уменьшает нагрузку на сустав и улучшает общее состояние хрящевой ткани.
- Переход на упражнения с минимальной ударной нагрузкой: плавание, езда на велосипеде или аквааэробика не травмируют сустав, но сохраняют активность.
- Избегание чрезмерных нагрузок: стоит отказаться от бега, прыжков и глубоких приседаний с весом.
- Рассмотрение приема хондропротекторов: глюкозамин и хондроитин могут иметь потенциальную пользу, но их эффективность остается дискуссионной.
Стадия 2: уменьшение боли и поддержание функции
Когда симптомы уже мешают в повседневной жизни, лечение направлено на уменьшение боли и сохранение активности. Полной регенерации хряща не произойдет, но можно замедлить его разрушение.
Действенными могут быть:
- Нестероидные противовоспалительные препараты: ибупрофен или напроксен помогают снять боль и уменьшить воспаление.
- Парацетамол: более мягкий вариант для длительного приема, с меньшим риском желудочных осложнений.
- Целенаправленные упражнения: сгибание, разгибание, отведение ноги в сторону укрепляют мышцы, стабилизирующие сустав.
- Физиотерапия: включает массаж, мануальные техники, тренировку равновесия и коррекцию походки.
- Ортопедические средства: при сопутствующем поражении колена ортезы помогают уменьшить нагрузку на тазобедренный сустав.
Стадия 3: комбинированное медикаментозное лечение
На этом этапе боль становится частой или постоянной, поэтому применяется комбинированная терапия: таблетки, инъекции, поддерживающая физическая активность. Важно не допустить перехода к четвертой стадии, где возможности обратного воздействия почти нет.
К возможным вариантам лечения относятся:
- Комбинация парацетамола с НПВП: позволяет контролировать интенсивные болевые эпизоды.
- Селективные НПВП: целекоксиб является примером препарата с меньшей желудочной токсичностью.
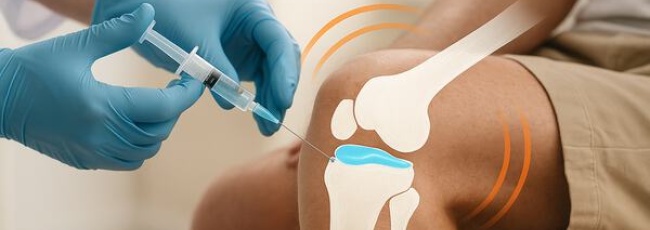
- Инъекции глюкокортикостероидов: вводятся в суставную полость для подавления воспаления.
- Высокосуплементация: инъекции гиалуроновой кислоты временно улучшают скольжение и уменьшают трение.
- Продолжение физической активности: даже при боли движение остается важной составляющей лечения.
Стадия 4: симптоматическое лечение или операция.
Когда консервативная терапия больше не дает результата, основная цель - облегчить боль и поддержать базовую функциональность до момента проведения операции. Замену сустава откладывают настолько долго, насколько позволяет состояние пациента, поскольку протезы имеют ограниченный срок службы.
Применяются следующие меры:
- Инъекции стероидов или гиалуроновой кислоты: временно облегчают симптомы, особенно если операция пока не показана.
- Опиоидные обезболивающие: применяются по строгим показаниям, короткими курсами и под медицинским наблюдением.
- Вспомогательные устройства для ходьбы: трость, костыли или ходунки снижают давление на пораженную сторону.
- Остеотомия: вариант для младших пациентов, когда еще есть возможность сохранить сустав из-за изменения оси нагрузки.
- Эндопротезирование: полная замена сустава на искусственный, когда другие методы уже неэффективны или невозможны.
Заключение
Коксартроз - это не отдельный эпизод в жизни, а длительный процесс, который формирует новые правила взаимодействия с собственным телом. От момента первых незаметных сдвигов в хряще до необходимости хирургического вмешательства проходят годы, но качество этих лет напрямую зависит от того, как рано будет выявлена проблема и насколько последовательной будет реакция. И хотя полностью остановить коксартроз невозможно, повлиять на его темп и выраженность - вполне реально. Откладывать не имеет смысла: движение - это не роскошь, это базовая функция, которую стоит защищать.