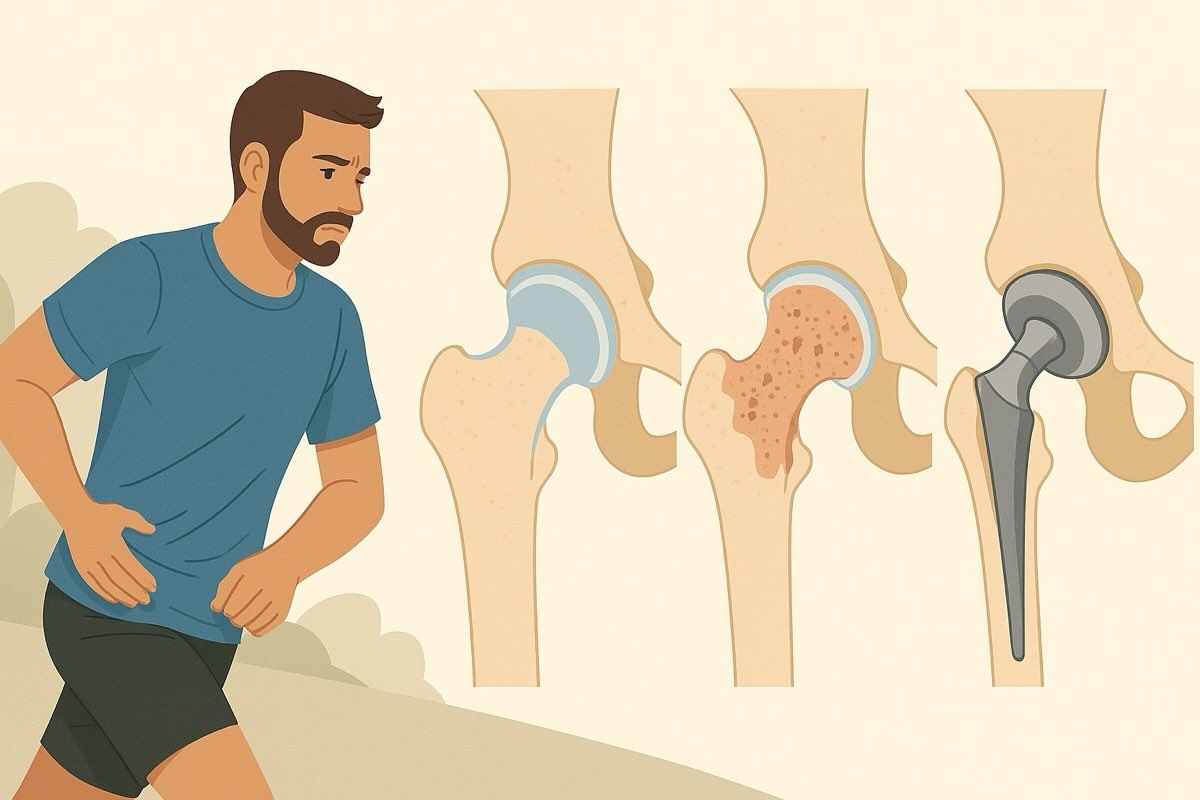
Коксартроз — це прогресуюче ураження кульшового суглоба, при якому поступово руйнується хрящ і порушується рухливість. Його також називають остеоартритом кульшового суглоба. Хвороба має чотири стадії розвитку, і кожна вимагає різного підходу до лікування.
Коксартроз, або остеоартрит кульшового суглоба, — це не просто результат вікових змін. Це захворювання, при якому порушуються механізми відновлення тканин, змінюється структура суглоба й виникає хронічне запалення. Від розуміння стадії залежить не лише вибір терапії, а й здатність людини зберегти рухливість, зменшити біль і уникнути інвалідності.
Читайте:
Остеоартрит: все, що потрібно знатиОстеоартрит – це хронічне дегенеративне захворювання суглобів, що потребує сучасного підходу до діагностик...
Що відбувається з кульшовим суглобом при коксартрозі
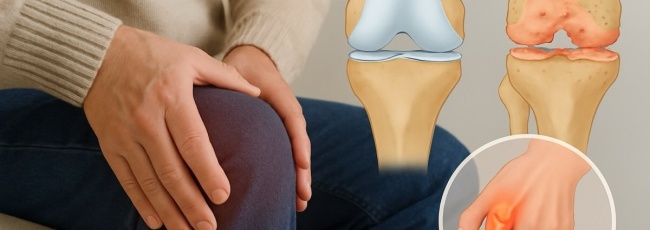
Коксартроз починається з поступового стирання гіалінового хряща, який покриває суглобові поверхні кульшового суглоба. У нормі цей хрящ діє як амортизатор, розподіляє навантаження та забезпечує легке ковзання кісток одна відносно одної. Але з часом хрящ стає тоншим, втрачає гладкість і більше не виконує свої функції так, як раніше.
У відповідь на пошкодження запускається процес кісткової перебудови, але він відбувається нерівномірно. На краях суглоба з’являються остеофіти — кісткові нарости, які обмежують рух і можуть подразнювати навколишні тканини. Одночасно порушується склад синовіальної рідини: вона густішає, втрачає здатність змащувати суглоб, а її кількість зменшується. В умовах тертя кістки об кістку запалення стає хронічним, що посилює деструктивні зміни.
На пізніших стадіях коксартрозу деформуються суглобові поверхні, зникає амортизація, і навіть найпростіші рухи супроводжуються болем. Коли хрящ повністю стирається, починає руйнуватися й підлягаюча кісткова тканина. Все це призводить до суттєвого обмеження рухливості та змінює не лише стан суглоба, а й звичний спосіб життя.
Стадії коксартрозу
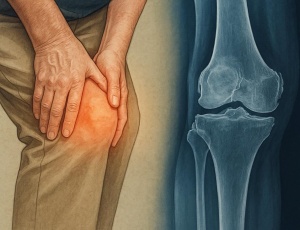
Коксартроз розвивається не одномоментно, а поступово — через декілька послідовних стадій, кожна з яких має свої особливості. Розуміння цих етапів дозволяє оцінити ступінь ураження та обрати лікування, що відповідає реальному стану суглоба. Симптоми можуть змінюватися від незначного дискомфорту після фізичного навантаження до постійного болю й втрати здатності самостійно пересуватись.
Стадія 1: незначні зміни
На першій стадії ще немає явних ознак ураження. Хрящ лише починає втрачати свої захисні властивості, але залишається достатньо товстим і функціональним. У цій фазі вже можливий початок запалення, хоча воно зазвичай не викликає відчутного болю. В деяких випадках людина може помічати легку втому або ниючі відчуття в області стегна після фізичних навантажень, тривалого стояння або підйому по сходах.
Внутрішні зміни, які вже запускаються на цьому етапі, включають початкову дегенерацію хряща та поодинокі остеофіти по краях суглоба. Проте візуалізаційні методи, як-от рентген, можуть ще не виявити значних змін, і коксартроз на цьому етапі часто залишається непоміченим.
Стадія 2: легкий перебіг
На другій стадії відбувається виражене стоншення хряща, і він починає втрачати свою цілісність — на його поверхні утворюються дрібні тріщини й нерівності. Це викликає подразнення суглоба, і симптоми вже стають чітко відчутними. Часто біль виникає після фізичної активності або тривалого сидіння, хоча ще не постійний.
Найчастіші скарги на цій стадії включають:
- болючість у стегні з одного боку, що посилюється після навантаження
- ранкову скутість, яка зникає протягом 30–60 хвилин після активності
- відчуття млявості в нозі або труднощі при спробі піднятися по сходах.
На рентгені можуть бути помітні остеофіти та невелике звуження суглобової щілини. У цей період люди часто починають приймати знеболювальні, хоча ще рідко звертаються до лікаря.
Стадія 3: помірна
Третя стадія — це межа, після якої якість життя починає різко знижуватися. Хрящова тканина втрачена на значну глибину, щілина між суглобовими поверхнями помітно звужена. Частинки хряща й колагену потрапляють у синовіальну рідину, роблячи її в’язкою та менш ефективною як мастило. Запалення посилюється, що ще більше руйнує тканини.
У цьому періоді людина може помічати:
- біль навіть при незначному русі або тривалому стоянні
- набряк або дискомфорт у ділянці суглоба в кінці дня
- появу звуків при русі — хрускіт, клацання або тертя
- неповне розгинання ноги або «залипання» суглоба після тривалого сидіння
- вимушену зміну ходи, кульгавість, втрата впевненості у русі.
Стадія 4: важка
Це фінальний етап розвитку коксартрозу. Хрящ практично повністю зник, а поверхні кісток постійно контактують одна з одною, викликаючи сильний біль. Суглоб деформований, кількість синовіальної рідини мінімальна або відсутня. Остеофіти можуть досягати значних розмірів, що додатково обмежує амплітуду рухів.
Характерні ознаки цієї стадії:
- постійний, інтенсивний біль навіть у стані спокою
- суттєве зменшення або повна втрата рухливості в кульшовому суглобі
- відчуття слабкості або нестабільності ноги — «вивертає», «не тримає»
- компенсаторне перенавантаження протилежного стегна з розвитком вторинного болю
- порушення сну через біль, навіть при спробах знайти зручну позу.
На цьому етапі медикаментозне лікування часто вже неефективне, і постає питання про необхідність ендопротезування кульшового суглоба.
Методи лікування на різних стадіях
Лікування коксартрозу залежить не лише від інтенсивності симптомів, а й від того, на якому етапі перебуває хвороба. Стратегії варіюються — від зміни способу життя на ранніх стадіях до оперативного втручання, коли інші методи більше не дають ефекту. Діагностика за допомогою рентгену, МРТ чи КТ дозволяє точно оцінити ступінь ушкодження та підібрати відповідну тактику.
Стадія 1: попереджувальні дії
У період, коли симптомів майже немає, основне завдання — не дати хворобі просунутись далі. Хоча біль може бути мінімальним або короткочасним, ігнорувати перші сигнали не варто. На цьому етапі добре працює корекція способу життя.
До рекомендованих дій належать:
- Зниження маси тіла: це зменшує навантаження на суглоб і покращує загальний стан хрящової тканини.
- Перехід на вправи з мінімальним ударним навантаженням: плавання, їзда на велосипеді або аквааеробіка не травмують суглоб, але зберігають активність.
- Уникнення надмірних навантажень: варто відмовитися від бігу, стрибків і глибоких присідань з вагою.
- Розгляд прийому хондропротекторів: глюкозамін і хондроїтин можуть мати потенційну користь, але їх ефективність залишається дискусійною.
Стадія 2: зменшення болю і підтримка функції
Коли симптоми вже заважають у повсякденному житті, лікування спрямоване на зменшення болю та збереження активності. Повної регенерації хряща не відбудеться, але можна сповільнити його руйнування.
Дієвими можуть бути:
- Нестероїдні протизапальні препарати: ібупрофен або напроксен допомагають зняти біль і зменшити запалення.
- Парацетамол: м’якший варіант для тривалого прийому, з меншим ризиком шлункових ускладнень.
- Цілеспрямовані вправи: згинання, розгинання, відведення ноги вбік зміцнюють м’язи, що стабілізують суглоб.
- Фізіотерапія: включає масаж, мануальні техніки, тренування рівноваги та корекцію ходи.
- Ортопедичні засоби: у разі супутнього ураження коліна ортези допомагають зменшити навантаження на тазостегновий суглоб.
Стадія 3: комбіноване медикаментозне лікування
На цьому етапі біль стає частим або постійним, тому застосовується комбінована терапія: таблетки, ін’єкції, підтримувальна фізична активність. Важливо не допустити переходу до четвертої стадії, де можливості зворотного впливу майже немає.
До можливих варіантів лікування належать:
- Комбінація парацетамолу з НПЗП: дозволяє контролювати інтенсивні больові епізоди.
- Селективні НПЗП: целекоксиб є прикладом препарату з меншою шлунковою токсичністю.
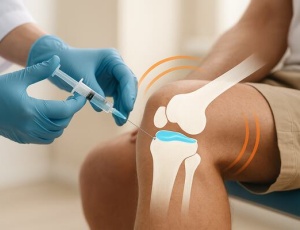
- Ін’єкції глюкокортикостероїдів: вводяться у суглобову порожнину для пригнічення запалення.
- Вісокосуплементація: ін’єкції гіалуронової кислоти тимчасово покращують ковзання та зменшують тертя.
- Продовження фізичної активності: навіть за болю рух залишається важливою складовою лікування.
Стадія 4: симптоматичне лікування або операція
Коли консервативна терапія більше не дає результату, основна мета — полегшити біль і підтримати базову функціональність до моменту проведення операції. Заміну суглоба відкладають настільки довго, наскільки дозволяє стан пацієнта, оскільки протези мають обмежений термін служби.
Застосовуються такі заходи:
- Ін’єкції стероїдів або гіалуронової кислоти: тимчасово полегшують симптоми, особливо якщо операція поки не показана.
- Опіоїдні знеболювальні: застосовуються за суворими показаннями, короткими курсами та під медичним наглядом.
- Допоміжні пристрої для ходьби: тростина, милиці чи ходунки знижують тиск на уражену сторону.
- Остеотомія: варіант для молодших пацієнтів, коли ще є можливість зберегти суглоб через зміну осі навантаження.
- Ендопротезування: повна заміна суглоба на штучний, коли інші методи вже неефективні або неможливі.
Підсумок
Коксартроз — це не окремий епізод у житті, а тривалий процес, який формує нові правила взаємодії з власним тілом. Від моменту перших непомітних зрушень у хрящі до необхідності хірургічного втручання проходять роки, але якість цих років безпосередньо залежить від того, як рано буде виявлено проблему і наскільки послідовною буде реакція. І хоча повністю зупинити коксартроз неможливо, вплинути на його темп і вираженість — цілком реально. Відкладати не має сенсу: рух — це не розкіш, це базова функція, яку варто захищати.