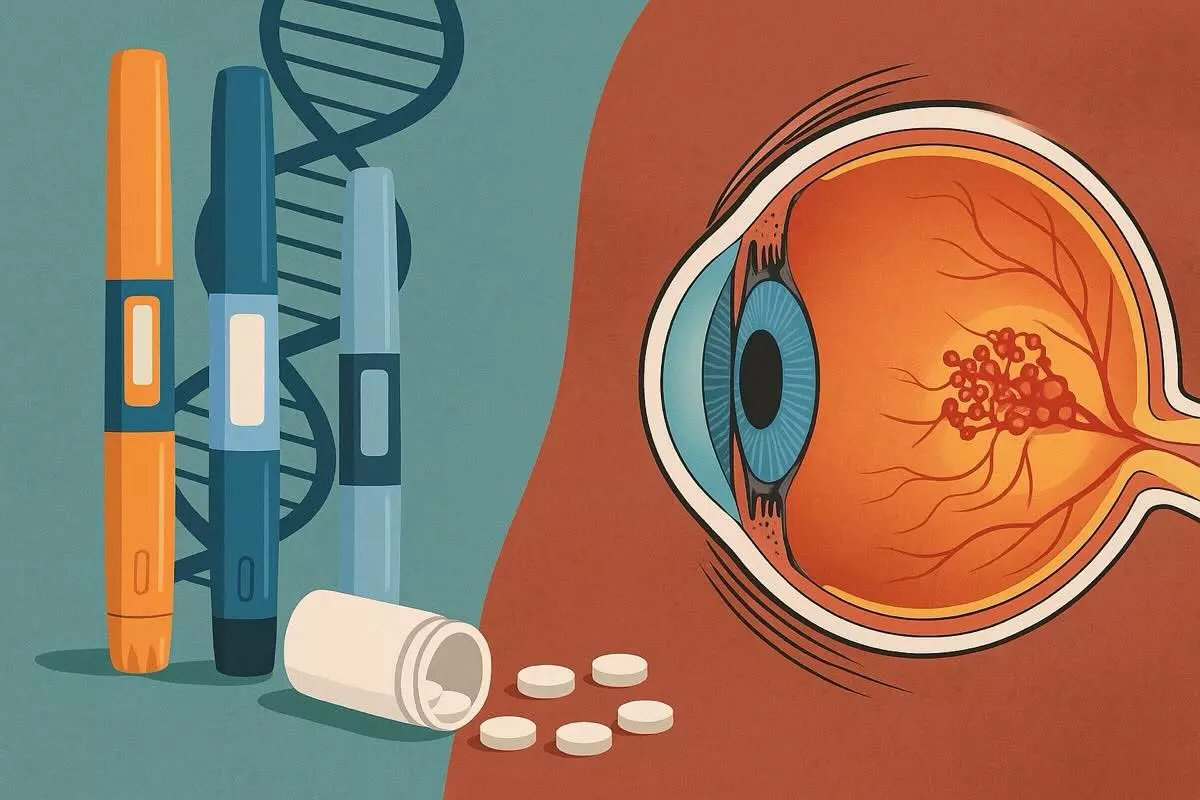
Нові дані вказують на можливий зв’язок між препаратами GLP-1, що застосовуються при діабеті та ожирінні, і підвищеним ризиком розвитку вікової макулодистрофії, яка може спричинити втрату зору.
Препарати з групи GLP-1 рецепторних агоністів стали проривом у лікуванні діабету 2 типу та контрольованому схудненні. Вони змінили правила гри у фармакотерапії, дозволяючи мільйонам людей покращити стан метаболічного здоров’я. Та з кожною новою хвилею популярності зростає інтерес до довгострокової безпеки. Серія нещодавніх досліджень вказує на можливий зв’язок викликало занепокоєння: чи можуть ці ліки впливати на зір і провокувати розвиток неоваскулярної вікової макулодистрофії — одного з найсерйозніших захворювань очного дна в літньому віці?
Що таке GLP-1 препарати
GLP-1 рецепторні агоністи — це група препаратів, які імітують дію ендогенного гормону глюкагоноподібного пептиду-1. У нормі цей гормон виділяється в кишківнику у відповідь на їжу та допомагає знижувати рівень глюкози в крові. Фармакологічні аналоги GLP-1 використовуються для лікування діабету 2 типу, а згодом отримали показання й для зниження маси тіла в осіб із ожирінням або надмірною вагою.
Механізм дії цих препаратів полягає в кількох ефектах одночасно: вони посилюють секрецію інсуліну у відповідь на підвищення рівня глюкози, пригнічують секрецію глюкагону, сповільнюють спорожнення шлунка та знижують апетит. Таке поєднання ефектів робить GLP-1 агоністи універсальним інструментом у контролі цукру в крові та ваги.
Найпоширенішими GLP-1 препаратами, які наявні на українському ринку, є:
- Семаглутид: доступний під торговою назвою Ozempic і Wegovy
- Ліксисенатид: застосовується у складі комбінованого препарату з інсуліном гларгіном
- Тірзепатид: препарат ще не зареєстрований, тому в дослідженнях, проведених у Канаді, він не враховувався.
Завдяки їхній ефективності GLP-1 агоністи стали частиною стандартних підходів до лікування діабету в осіб з надмірною масою тіла, а також активно призначаються з метою редукції ваги.
Зв’язок GLP-1 з порушеннями зору
Ще у 2024 році наукова спільнота звернула увагу на несподіваний ефект: дослідники зафіксували вчетверо вищий ризик розвитку неартеріїтної передньої ішемічної оптичної невропатії серед користувачів семаглутиду (Ozempic, Wegowy). Це стан, який уражає зоровий нерв і може стати причиною часткової або повної втрати зору. [джерело]
У січні 2025 року були опубліковані нові дані, які вказували на ймовірний зв’язок між прийомом семаглутиду або тірзепатиду та серйозними порушеннями зору. Хоча ці результати були попередніми та не містили однозначних висновків, вони стали ще одним сигналом про можливі офтальмологічні ризики, пов’язані з GLP-1 препаратами.
Після цього канадські дослідники вирішили перевірити, чи спостерігається подібна закономірність у великій популяції пацієнтів з діабетом літнього віку. Вони проаналізували реєстрові дані понад 139 000 осіб, зосередившись на зв’язку між застосуванням GLP-1 агоністів і частотою неоваскулярної вікової макулодистрофії (nAMD). Результати цього дослідження були оприлюднені в журналі JAMA Ophthalmology. [джерело]
Основна знахідка — пацієнти, які приймали GLP-1 агоністи, мали вдвічі вищу частоту розвитку неоваскулярної вікової макулодистрофії (nAMD), порівняно з тими, хто ці ліки ніколи не приймав.
Ці цифри виглядають так:
- Серед тих, хто не приймав GLP-1: приблизно 1 випадок nAMD на 1000 осіб
- Серед тих, хто приймав GLP-1 ≥ 6 місяців: приблизно 2 випадки nAMD на 1000 осіб.
На перший погляд ризик здається незначним у абсолютних цифрах, однак у відносному вираженні йдеться про подвоєння ймовірності. Дослідники не закликають до відмови від терапії, але наголошують на важливості клінічної настороженості у пацієнтів літнього віку — особливо при появі нових візуальних симптомів.
Що таке nAMD і чим вона небезпечна
Неоваскулярна вікова макулодистрофія (nAMD) — це форма дегенерації макули, яка розвивається внаслідок росту аномальних кровоносних судин під сітківкою. Ці судини не лише нестабільні, а й мають схильність до прориву, що спричиняє витік рідини або крові прямо в макулу — центральну ділянку сітківки, відповідальну за чіткий зір.
Цей процес порушує нормальну структуру сітківки й викликає зниження зору, спотворення ліній, появу темної плями в полі зору або навіть втрату центрального зору. Вилікувати nAMD повністю неможливо — лікування спрямоване на стримування прогресування за допомогою ін’єкцій анти-VEGF препаратів і ретельного моніторингу.
До симптомів, які потребують уваги, належать:
- спотворення прямих ліній, наприклад, коли дверні рами здаються вигнутими
- затьмарення або поява плями в центрі зору
- ускладнене читання або розпізнавання облич
- раптове погіршення чіткості при гарному периферичному зорі.
Для діагностики зазвичай використовують оптичну когерентну томографію (ОКТ) та флюоресцентну ангіографію. Лікування потребує регулярних ін’єкцій, і навіть тоді зір не завжди відновлюється до попереднього рівня.
Фактор тривалості: чим довше, тим ризикованіше
Окремий акцент у дослідженні зроблено на тривалості прийому препаратів. Виявлено чітку дозозалежну тенденцію: чим довше пацієнт приймає GLP-1 агоністи, тим вище ризик розвитку nAMD. Цей тип зв’язку не є доказом причинності, але він вважається важливим маркером потенційної шкоди. Особливо з огляду на те, що ці препарати часто призначаються на роки.
Дослідники називають це «градієнтом ризику», що формально означає: ризик підвищується паралельно із збільшенням тривалості експозиції. Це підкріплює гіпотезу про те, що вплив GLP-1 препаратів може накопичуватись, хоча підтвердження цього ще потребує окремих досліджень.
На практиці це означає, що:
- пацієнти, які тільки почали терапію, мають менший ризик nAMD, ніж ті, хто приймає ліки понад рік
- приховані ризики можуть проявлятись не відразу, а через кілька років лікування
- спостереження за станом очей має бути частиною довготривалого ведення пацієнта.
Обмеження дослідження та що ще не відомо
Попри масштабність і ретельність проведення, дослідження має обмеження. Перш за все, воно є спостережним — тобто не доводить причинно-наслідковий зв’язок, а лише фіксує кореляцію. Це означає, що інші чинники могли вплинути на результати.
Серед неурахованих факторів ризику:
- індекс маси тіла: ожиріння саме по собі може підвищувати ризик очних ускладнень
- куріння: визнаний незалежний фактор ризику nAMD
- ультрафіолетове випромінювання: тривале перебування на сонці також впливає на сітківку.
Ще одна можлива проблема — це ефект спостережного упередження. Пацієнти, які починають приймати нові ліки, зазвичай потрапляють у зону підвищеної уваги лікарів. Це може призвести до того, що у них частіше діагностують nAMD не через реальний ріст ризику, а через вищу частоту обстежень.
Окрім цього, в абсолютних цифрах частота випадків була дуже низькою — менше ніж 0,2%. Також варто враховувати, що майже всі пацієнти в дослідженні приймали саме семаглутид. Інші GLP-1 препарати не були представлені, тому результати не можна автоматично переносити на всю групу.
Що варто знати пацієнтам і лікарям
Попри певні сигнали щодо ризику, дослідники не радять поспішати зі скасуванням GLP-1 терапії. Ці препарати мають доведені переваги для серцево-судинного, ниркового й метаболічного здоров’я. Однак уважність і моніторинг з боку як пацієнтів, так і лікарів — критично важливі.
Лікарі повинні чітко знати, чи їхній пацієнт приймає GLP-1 агоністи, та при найменших скаргах на зір направляти його до офтальмолога. Пацієнти, своєю чергою, мають бути уважними до власного самопочуття і знати, які симптоми можуть бути тривожними.
До них належать:
- раптова поява плями або затемнення в центрі зору
- спотворення прямих ліній — наприклад, коли плитка на підлозі здається хвилястою
- поступове зниження чіткості, особливо при читанні або розпізнаванні облич.
Лікарі первинної ланки й ендокринологи мають бути в курсі офтальмологічних ускладнень, які потенційно пов’язані з GLP-1 терапією. Це не привід уникати цих ліків, але точно — привід бути обачними.
Підсумок
Дослідження про зв’язок між GLP-1 препаратами та ризиком розвитку nAMD відкриває складне, але важливе питання: як балансувати між доведеною користю та потенційними ризиками? Подвоєний ризик серйозного захворювання очей у літніх людей із діабетом не можна ігнорувати, навіть якщо абсолютні цифри залишаються низькими.