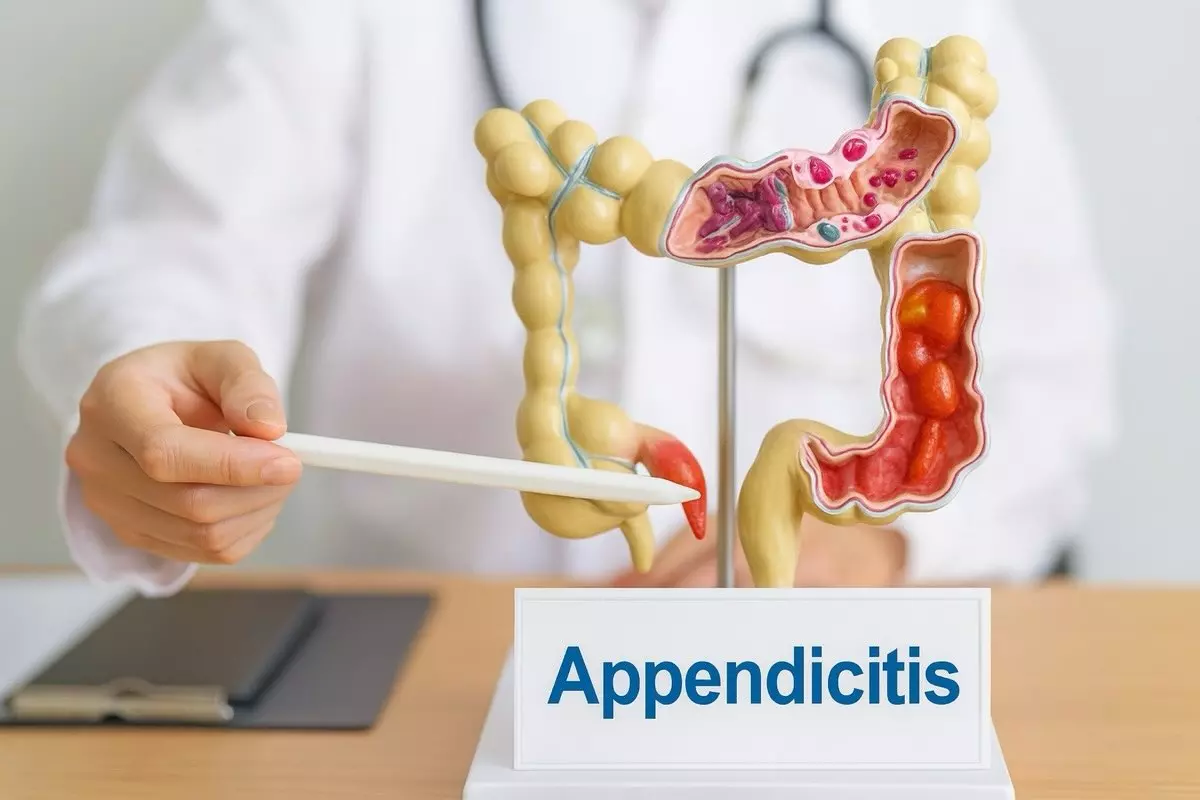
Аппендицит - это внезапное воспаление червеобразного отростка, которое может быстро осложниться и требует немедленного вмешательства.
Есть вещи, которые мы привыкли не замечать - они просто есть, и этого достаточно. Аппендикс именно такой. Маленький, незаметный, он десятилетиями не дает о себе знать, пока однажды не становится главным героем срочного медицинского сценария. Когда этот отросток воспаляется, организм реагирует быстро: появляется боль, тошнота, слабость. Но даже в этот момент симптомы могут быть неочевидными. Они маскируются, меняют расположение, путают пациента и врача. И именно эта непредсказуемость делает аппендицит столь коварным. О нем говорят, когда уже поздно и больно.
Что такое аппендицит
Аппендицит - это воспаление червеобразного отростка толстой кишки, который расположен в правой нижней части живота. Этот орган имеет вид узкой полой трубочки, примерно размером с палец. Сам по себе аппендикс не выполняет жизненно важных функций во взрослом возрасте, но его воспаление представляет реальную угрозу. В процессе воспаления стенка аппендикса отекает, просвет перекрывается, внутри скапливаются бактерии, а дальше - гной. Это может завершиться прорывом и выходом содержимого в брюшную полость.
Острый аппендицит
Острая форма возникает внезапно и сопровождается быстрым нарастанием симптомов. Именно она является причиной большинства случаев срочной хирургии вследствие болей в животе. Без оперативного вмешательства ситуация может ухудшиться в течение считанных часов.
Хронический аппендицит
Этот вариант - значительно реже. Для него характерны длительные периоды умеренной боли внизу живота, которые возникают и исчезают. Симптомы не обостряются настолько, чтобы немедленно обращаться за помощью, поэтому хроническая форма часто остается незамеченной. Тем не менее даже такой "тихий" аппендицит способен в любой момент перейти в острое состояние с теми же рисками.
Причины и факторы риска
Воспаление аппендикса обычно возникает из-за его закупорки. Когда просвет блокируется, внутри накапливаются бактерии, начинается воспалительный процесс и нарастает давление. В результате аппендикс отекает, нарушается его кровоснабжение, а далее может возникнуть гнойное расплавление тканей. Все эти изменения создают условия для быстрого прогрессирования и потенциального разрыва отростка. [источник].
Обструкция аппендикса
Механическое перекрытие просвета аппендикса - самая распространенная причина аппендицита. Перекрытие препятствует оттоку содержимого, что способствует активному размножению микроорганизмов.
Самые частые варианты блокировки:
- Затвердевшие каловые массы (фекалиты): твердые комки кала, которые перекрывают просвет аппендикса и способствуют накоплению бактерий.
- Лимфоидная гиперплазия: отек и разрастание лимфатической ткани, часто возникает в ответ на инфекции в организме.
- Опухоли или полипы: редкая, но возможная причина, которая физически сдавливает или перекрывает просвет.
- Паразиты: в некоторых случаях глисты могут вызвать обструкцию, особенно у детей.
- Инородные тела: случайное попадание несъедобного предмета в просвет аппендикса (крайне редко) [источник].
- Семена плодов: попадание в просвет аппендикса (крайне редко) [источник].
Воспалительные заболевания кишечника
Поражения кишечника, в частности при язвенном колите или болезни Крона, могут вызвать воспаление, распространяющееся на аппендикс. В этом случае воспаление может быть вторичным, а не начальным процессом.
Симптомы аппендицита
Проявления аппендицита могут быть очень разнообразными, и не всегда симптомы сразу указывают именно на это заболевание. В классическом варианте боль начинается в области пупка, затем перемещается справа вниз и постепенно нарастает. Однако у многих пациентов, особенно детей, беременных или пожилых, течение бывает нетипичным - боль может быть размытой или совсем не выраженной, а другие симптомы - отсутствовать или нестандартными.
Классическое течение
Типичная симптоматика развивается поэтапно - боль сначала нечеткая, постепенно смещается вниз живота справа и усиливается. После появления боли часто возникает тошнота или рвота, пропадает аппетит, появляется слабость.
Самые характерные проявления:
- Боль, начинающаяся вокруг пупка: сначала тупая, затем локализуется в правой нижней части живота и становится острой.
- Тошнота и рвота: обычно возникают после появления боли.
- Потеря аппетита: типичный ранний симптом, который возникает даже до тошноты.
- Повышение температуры: у части больных возникает умеренное повышение температуры (до 38 °C).
Атипичные проявления
У части пациентов симптомы отличаются от классической картины. Например, при беременности аппендикс может смещаться кверху, и боль будет ощущаться ближе к ребрам. У пожилых людей боль бывает слабой, а у детей - разлитой по всему животу.
Поздние симптомы
Если состояние прогрессирует, появляются дополнительные жалобы, связанные с осложнением воспалительного процесса или воздействием на соседние органы.
Возможны дополнительные проявления:
- Вздутие живота: визуально заметное или субъективное ощущение распирания.
- Ощущение общего недомогания: вялость, желание лежать, потеря энергии.
- Частые позывы к мочеиспусканию: если воспаление раздражает мочевой пузырь.
- Задержка газов или диарея: реакция кишечника на воспалительный процесс.
Осложнения аппендицита
Аппендицит может прогрессировать очень быстро. Если воспаленный аппендикс не удалить вовремя, его стенка истончается, отмирает и разрывается. Это открывает путь гною и бактериям в брюшную полость. Далее события могут развиваться стремительно - от локального воспаления до угрожающих жизни состояний.
Разрыв аппендикса
После прорыва гнойное содержимое аппендикса попадает в свободную брюшную полость. В этой ситуации возникает перитонит - воспаление брюшины. Такое состояние требует немедленного хирургического вмешательства и массивной антибиотикотерапии. Без помощи перитонит может привести к полиорганной недостаточности и смерти.
Абсцесс и флегмона
В некоторых случаях организм пытается самостоятельно "ограничить" инфекцию, создавая гнойный мешок или плотную массу вокруг аппендикса. Это помогает временно сдержать процесс, но не решает проблему окончательно.
Два типа локализованных осложнений:
- Абсцесс: полость с гноем, которая может располагаться рядом с аппендиксом или в другой части живота.
- Флегмона: плотное воспаление тканей без четких границ, которое может прорвать в любой момент.
Системные последствия
Если инфекция выходит за пределы брюшной полости, она может попасть в кровь и вызвать сепсис. Это тяжелое состояние, которое нарушает работу сердца, почек, легких и других органов.
Возможны угрожающие осложнения:
- Сепсис: системная реакция на инфекцию, нарушающая работу жизненно важных органов.
- Септический шок: критическое снижение артериального давления из-за инфекции в крови.
- Полиорганная недостаточность: состояние, когда одновременно отказывают несколько органов.
Как устанавливают диагноз
Аппендицит не всегда имеет однозначные симптомы, поэтому диагностика требует внимательной оценки всех клинических признаков. Врачи сочетают результаты осмотра, анализов и визуализационных исследований, чтобы подтвердить или исключить воспаление аппендикса [источник]. Особую сложность представляют случаи с нетипичным течением или при поражении соседних органов, когда симптомы перекрываются. [источник].
Физикальное обследование
На первом этапе врач оценивает локализацию и характер боли, реакцию брюшной стенки и специфические клинические признаки. Определенные реакции организма при надавливании или движениях могут прямо указывать на воспаление аппендикса.
Признаки, которые используются при осмотре:
- Точка Мак-Бернея: наиболее болезненная область в проекции аппендикса - примерно на трети расстояния между пупком и передне-верхней подвздошной остью.
- Признак Блюмберга: боль усиливается при резком отпускании руки после надавливания на живот.
- Признак Ровзинга: надавливание на левую часть живота вызывает боль справа.
- Псоас-признак: возникновение боли при разгибании или напряжении правой ноги, если аппендикс расположен позади кишечника.
Лабораторные и визуализационные тесты
Анализы помогают выявить признаки воспаления, а визуализационные исследования позволяют увидеть изменения в самой структуре аппендикса. Врачи не всегда получают четкий ответ с первого же обследования, поэтому могут назначить несколько методов сразу.
Основные методы подтверждения диагноза:
- Общий анализ крови: повышение количества лейкоцитов свидетельствует о наличии инфекции.
- C-реактивный белок (CRP): показатель системного воспаления, повышается при обострении процесса.
- Ультразвуковое исследование: хорошо подходит для детей, подростков и беременных; позволяет визуализировать увеличенный аппендикс.
- Компьютерная томография (КТ): самый точный метод для взрослых; выявляет воспаление, осложнения, разрыв или абсцесс.
Похожие состояния и дифференциальная диагностика
Аппендицит может иметь симптомы, подобные многим другим заболеваниям органов брюшной полости и малого таза. Особенно часто путаницу вызывают ситуации у женщин, где боль в нижней части живота может свидетельствовать как об аппендиците, так и о гинекологической патологии. Также сложность в диагностике возникает, когда симптомы накладываются на проявления инфекций или расстройств других органов.
Чтобы избежать ошибок, врачи рассматривают вероятность таких альтернативных диагнозов [источник]:
- Внематочная беременность: состояние, когда плодное яйцо имплантируется вне матки, обычно в маточной трубе.
- Воспалительные болезни органов малого таза: инфекции матки, труб и яичников, вызывающие боль и температуру.
- Разрыв кисты яичника: сопровождается внезапной болью, иногда похожей на боль при аппендиците.
- Камни в почках: резкая боль, которая может отдавать в живот и сопровождаться тошнотой.
- Инфекции мочевых путей: могут вызвать боль в нижней части живота и частые позывы к мочеиспусканию.
- Панкреатит: воспаление поджелудочной железы с болью в верхней части живота.
- Инфекционный гастроэнтерит: острое поражение желудочно-кишечного тракта с диареей и рвотой.
- Кишечная непроходимость: задержка прохождения содержимого кишечника с болью, вздутием и рвотой.
Методы лечения
Аппендицит - это неотложное состояние, и в большинстве случаев единственным эффективным методом лечения является хирургическое удаление воспаленного аппендикса. В некоторых ситуациях возможно временное применение антибиотиков, но даже тогда врачи рассматривают операцию как окончательное решение. Выбор метода зависит от тяжести заболевания, наличия осложнений и общего состояния пациента.
Хирургическое вмешательство
Операция по удалению аппендикса - аппендэктомия - является стандартом лечения. Она проводится под общим наркозом и может выполняться двумя способами: через открытый разрез или лапароскопически. В случае осложнений, таких как перитонит или абсцесс, применяется открытое вмешательство с очисткой брюшной полости.
Методы хирургического удаления аппендикса:
- Лапароскопическая аппендэктомия: выполняется через несколько небольших разрезов с использованием специального оборудования. Имеет преимущества в виде меньшей боли, меньшего количества осложнений и более быстрого восстановления.
- Открытая аппендэктомия: применяется при выраженном воспалении, прорыве аппендикса, образовании абсцесса или наличии спаек после предыдущих операций.
- Промывание брюшной полости: проводится при разрыве аппендикса для удаления гноя и предотвращения распространения инфекции.
Антибиотикотерапия: Антибиотикотерапия
Антибиотики применяются во всех случаях аппендицита как до, так и после операции. Их цель - уничтожить бактерии, которые вызвали воспаление, и предотвратить развитие перитонита. В избранных ситуациях - например, при раннем аппендиците без признаков осложнения - возможна попытка лечения только антибиотиками. Но это лишь временное решение, которое не исключает потребности в операции в будущем.
Факты, которые следует учесть:
- Антибиотики без операции: рассматриваются только при неосложненном течении и при наличии медицинских противопоказаний к хирургии.
- Риск рецидива: около 40% пациентов, которые проходили лечение без операции, имели повторный приступ аппендицита в течение следующих 5 лет.
Послеоперационное восстановление
Время и особенности восстановления после аппендэктомии зависят от типа операции и наличия осложнений. После лапароскопии пациент может вернуться домой уже в день операции или на следующий день, а при открытом вмешательстве с осложнениями может потребоваться несколько дней в стационаре. Период полного восстановления обычно длится до шести недель.
После выписки важно следовать рекомендациям хирурга, чтобы снизить риск инфекции, расхождения швов и длительной болезненности. Боль в области шва и общая слабость являются нормальными в первые дни после операции, но они должны постепенно уменьшаться.
Основные правила для периода восстановления:
- Гигиена швов: держать область операции сухой и чистой, не смазывать без разрешения врача.
- Физическая нагрузка: избегать поднятия тяжестей, не заниматься спортом минимум 2-4 недели, в зависимости от типа вмешательства.
- Обезболивание: применять назначенные препараты, если боль мешает повседневной активности.
- Температура тела: при повышении или появлении боли, которая не проходит, обращаться к врачу.
- Контрольный осмотр: посетить хирурга в указанный срок для проверки хода заживления.
Заключение
Аппендицит - это не то состояние, которому можно дать время "пройти самому". Он не предупреждает и не ждет. Все, что происходит после его начала, развивается за считанные часы: сперва боль, потом воспаление, далее - угроза для жизни. И чем больше промедлений, тем выше риск осложнений. Удаление аппендикса - это не потеря, а способ сохранить целостность организма. Когда все сделано вовремя, пациент выздоравливает полностью. Единственный вызов - не упустить момент, когда этот крошечный орган превращается в источник большой опасности.