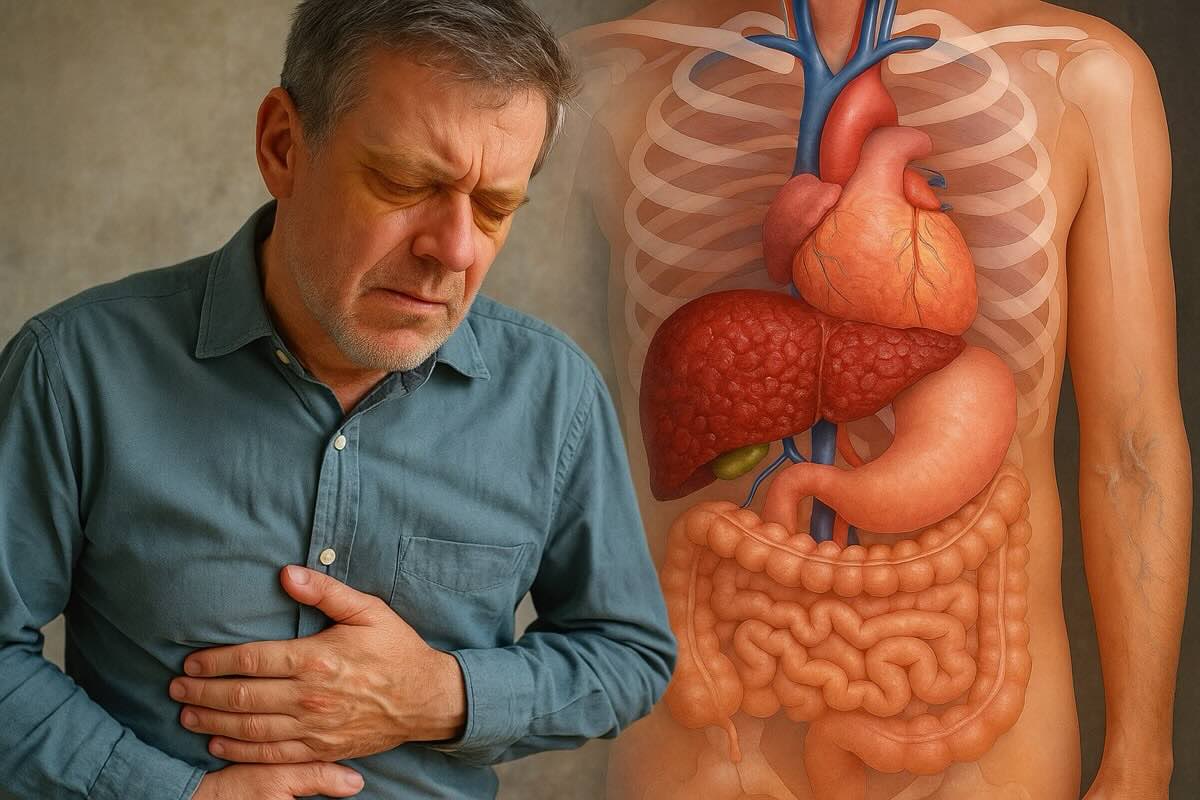
Цирроз - это не редкий медицинский термин, а серьезная реальность для тех, у кого печень годами страдает от повреждений. Все начинается с воспаления, а заканчивается рубцовыми изменениями, которые уже нельзя вернуть назад.
Печень - это химическая лаборатория организма. Она очищает кровь, синтезирует жизненно важные белки, участвует в пищеварении, хранит витамины. Но в определенный момент ее ресурсы истощаются. Когда поражения продолжаются годами, на месте живых клеток образуются плотные рубцы. Такое состояние называют циррозом. Это не временное нарушение, а глубокое структурное преобразование, которое серьезно влияет на функционирование всего тела. Причины могут быть разные: накопление жира, вирусные инфекции, алкоголь, аутоиммунные процессы или нарушение оттока желчи. Каждый из этих факторов запускает своеобразную цепь повреждений, которая в конце замыкается рубцеванием. И хотя назад процесс не повернуть, своевременное распознавание и лечение способны затормозить развитие осложнений и облегчить жизнь.
Что такое цирроз печени
Цирроз - это хроническое состояние, при котором нормальная ткань печени постепенно заменяется плотной рубцовой тканью. Такой процесс не останавливается сам по себе. С каждым новым повреждением клетки печени погибают, а на их месте появляется фиброзная структура, которая уже не выполняет никакой функции. Именно поэтому цирроз считают завершающим этапом многих длительных заболеваний печени - он не возникает за один день или даже месяц.
Это состояние не обязательно сопровождается выраженными симптомами на начальных этапах. Человек может чувствовать себя вполне нормально, даже имея значительное поражение органа. Но чем больше фиброза накапливается, тем сложнее печени работать. Когда предел достигнут, орган не способен выполнять жизненно важные функции - именно тогда и возникают осложнения.
Основная суть процесса рубцевания
Пораженная печень пытается восстановить себя, но при постоянном воздействии вредного фактора (например, токсинов или воспаления) этот процесс превращается в бесконечную борьбу. Регенерация происходит не точечно, а в виде узлов - это так называемые регенераторные узлы, окруженные фиброзной тканью. Такая структура нарушает микроциркуляцию и функциональность печени.
Чем цирроз отличается от других форм поражения печени
Цирроз - это уже не просто воспаление или жировая перегрузка печени. Это необратимая анатомическая трансформация. Например, в отличие от стеатоза (накопление жира в печени), цирроз означает потерю клеток с замещением их фиброзом. А от гепатита его отличает то, что гепатит - это воспаление, которое может пройти или перейти в хроническую форму, но цирроз - это последствие, в котором утрачена значительная часть функциональной ткани.
На этом этапе орган не просто "болеет", а физически меняет свою структуру. И именно это затрудняет или даже делает невозможным полноценное восстановление.
Симптомы цирроза
Признаки цирроза не всегда заметны на первых этапах. Часто человек не подозревает о болезни, пока она не переходит в сложную стадию. Это связано с тем, что печень имеет большой функциональный резерв - она длительное время может работать даже при существенном повреждении. Но со временем ситуация меняется, и орган перестает справляться. Тогда симптомы становятся очевидными.
Бессимптомный (компенсированный) цирроз
На этом этапе цирроз еще не проявляет себя ярко. Рубцевание уже продолжается, но печень находит ресурсы, чтобы компенсировать потери. Человек может не иметь никаких жалоб или чувствовать лишь общую слабость и усталость, которые легко списать на переутомление. Выявление цирроза на этом этапе обычно случайно - во время обследования по другому поводу или по результатам анализов.
Симптоматический (декомпенсированный) цирроз
Когда печень уже не справляется, появляются типичные и заметные симптомы. Это сигнал о том, что орган претерпел серьезные изменения, и функции нарушены.
Самые характерные проявления включают следующие симптомы:
- постоянная усталость, даже без физической нагрузки
- снижение аппетита, быстрое насыщение
- тошнота, иногда - рвота
- потеря веса, которая не объясняется изменениями в рационе
- неприятные ощущения или боль в правом подреберье
- увеличение живота из-за накопления жидкости (асцит)
- отеки на ногах, особенно во второй половине дня
- зуд кожи, который не проходит после увлажнения
- желтуха - пожелтение кожи и белков глаз
- изменение цвета мочи - она становится темнее
- нарушение концентрации, спутанность мыслей
- легкое образование синяков
- длительная остановка кровотечений
- расширенные вены на животе или в пищеводе (варикоз).
Такие проявления свидетельствуют о декомпенсации, когда внутренние резервы печени исчерпаны. На этой стадии уже требуется активная медицинская тактика.
Причины цирроза
Цирроз - это не самостоятельное заболевание, а финальная стадия многих других патологических процессов в печени. Чаще всего речь идет о длительном воспалительном или токсическом воздействии, которое постепенно разрушает клетки. После каждого повреждения орган пытается восстановиться, но все больше места занимает фиброзная ткань. В результате печень меняет структуру и теряет функции.
Алкогольное поражение печени
Регулярное употребление алкоголя - одна из самых распространенных причин цирроза. Для печени нет безопасного уровня спиртного, но риск существенно возрастает при длительном чрезмерном потреблении. В некоторых случаях повреждения начинаются уже при умеренном употреблении, особенно у женщин. Цирроз развивается не мгновенно: обычно требуются годы регулярного токсического воздействия. Алкоголь вызывает воспаление, накопление жира, а затем - фиброз, который и переходит в цирроз.
Вирусные гепатиты
Хронические гепатиты B и C - еще одна частая причина. Гепатит C вызывает длительное воспаление, которое постепенно уничтожает гепатоциты. В группы риска входят лица, которые когда-то делились иглами или имели незащищенные половые контакты. Гепатит B более распространен в некоторых регионах, но тоже может послужить причиной цирроза при отсутствии лечения. Гепатит D возникает только у людей, которые уже имеют гепатит B, и усиливает повреждение печени.
Метаболические нарушения: жировое поражение печени и стеатогепатит
Ранее это состояние было известно как неалкогольная жировая болезнь печени, однако сейчас используется более точный термин - метаболически-ассоциированное стеатотическое поражение печени. Он описывает накопление жира в клетках печени, не связанное с употреблением алкоголя. Такой тип поражения часто возникает при избыточном весе, инсулинорезистентности или нарушениях обмена липидов. Если к накоплению жира добавляется воспаление и разрушение клеток печени, это уже считается метаболически-ассоциированным стеатогепатитом. В таком случае риск перехода к циррозу возрастает существенно, особенно без соответствующего вмешательства.
Другие болезни печени
Существует ряд менее распространенных, но потенциально опасных состояний, которые также приводят к циррозу. Они имеют разную природу, но общий механизм - хроническое повреждение печеночной ткани.
К ним относятся:
- Аутоиммунный гепатит: состояние, когда иммунная система атакует клетки печени
- Нарушение оттока желчи: примером является первичный билиарный холангит, который повреждает желчные протоки
- Накопление железа или меди: речь идет о гемохроматозе и болезни Вильсона соответственно
- Повреждения от лекарственных средств: в частности парацетамол, некоторые антибиотики и антидепрессанты.
Как диагностируют цирроз
Диагностика цирроза начинается не с анализов, а с разговора. Врач внимательно выясняет историю болезней, образа жизни, перенесенных инфекций, приема лекарств и семейных факторов риска. Иногда именно эти подробности указывают на цирроз еще до появления лабораторных признаков. Но для окончательного подтверждения всегда требуется комплексное обследование - от анализов до визуализации органа.
Первичная оценка: анамнез и осмотр
Уже на этапе осмотра опытный врач может заподозрить цирроз. Он обращает внимание на кожу, глаза, ладони, состояние сознания, наличие тремора, размеры живота, печени и селезенки. Особенно показательным является желтушный оттенок, отеки, красные ладони, или признаки накопления жидкости в животе.
Лабораторная диагностика
Анализы позволяют оценить, насколько глубоко нарушены функции печени, и есть ли осложнения. Они также выявляют сопутствующие нарушения - например, анемию или проблемы со свертываемостью.
К основным лабораторным исследованиям относятся:
- Общий анализ крови: выявляет анемию, снижение количества тромбоцитов
- Коагулограмма: определяет способность крови к свертыванию
- Уровень альбумина: показывает степень снижения белково-синтетической функции печени
- Печеночные ферменты (АЛТ, АСТ): помогают оценить активность воспалительного процесса
- Билирубин: используется для оценки нарушения оттока желчи и степени желтухи
- Альфа-фетопротеин: применяется для раннего выявления гепатоцеллюлярной карциномы.
Инструментальные исследования
Чтобы увидеть структуру печени, оценить наличие осложнений и исключить опухоли, применяют методы визуализации. В сложных случаях назначают биопсию - она позволяет точно подтвердить цирроз и определить его степень.
Чаще всего используются следующие методы:
- Ультразвуковое исследование органов брюшной полости: позволяет увидеть размеры печени, ее структуру и наличие асцита
- Магнитно-резонансная или компьютерная томография печени: обеспечивает детальную визуализацию, особенно для выявления узлов или опухолей
- Эндоскопия верхних отделов пищеварительного тракта: позволяет выявить варикозное расширение вен в пищеводе
- Биопсия печени: самый точный метод определения степени фиброза и подтверждения диагноза цирроза.
Осложнения цирроза
Цирроз сам по себе уже является серьезной патологией, но его самые опасные последствия возникают тогда, когда нарушается нормальный кровоток через печень или отказывает одна из ее функций. Это создает условия для развития осложнений, которые могут затрагивать не только пищеварительную, но и нервную, и мочевыделительную системы. Некоторые из них возникают внезапно и требуют немедленной помощи.
Портальная гипертензия и ее последствия
При циррозе кровь не может свободно проходить через печень - ее русло сжимается рубцовой тканью. В результате давление в портальной вене возрастает. Это называется портальная гипертензия. Чтобы компенсировать преграды, кровь ищет обходные пути, часто через вены пищевода. Но эти вены не приспособлены к высокому давлению и начинают расширяться. Если они разрываются, возникает опасное кровотечение.
Другие угрозы для здоровья
Кроме нарушения кровообращения, цирроз влияет на многие другие функции, в том числе детоксикацию, обмен веществ, иммунную защиту. Это открывает путь к ряду тяжелых осложнений, в частности:
- Почечная недостаточность: развивается из-за снижения кровоснабжения почек или токсического воздействия
- Рак печени: гепатоцеллюлярная карцинома чаще возникает на фоне длительного цирроза
- Спленомегалия: увеличение селезенки из-за застоя крови в портальной системе
- Желчные камни: образуются из-за нарушения оттока желчи
- Повышенная чувствительность к лекарствам: печень не справляется с их метаболизмом
- Инфекции: повышенный риск мочевых инфекций, спонтанного бактериального перитонита
- Дефицит питательных веществ: недостаточность белков, витаминов, микроэлементов в рационе питания
- Печеночная энцефалопатия: накопление токсинов в крови вызывает спутанность сознания, изменение поведения, даже кому
Лечение цирроза
Терапия цирроза зависит от его причины, стадии поражения и имеющихся осложнений. Этот процесс не ограничивается одной схемой - подход всегда индивидуален. В некоторых случаях можно стабилизировать состояние и остановить прогрессирование. В других - основная задача заключается в контроле осложнений и подготовке к трансплантации. Решения принимаются в зависимости от того, какая функция печени нарушена больше всего.
Медикаментозное лечение
Назначение препаратов зависит от источника повреждения печени. Если причиной является вирусный гепатит, основой лечения становятся противовирусные средства. В случаях портальной гипертензии могут применяться бета-блокаторы (например, пропранолол) или нитраты для снижения давления в сосудах. Если выявлены бактериальные осложнения - назначают антибиотики. При наличии энцефалопатии используют препараты на основе лактулозы. Все лекарства подбираются индивидуально в зависимости от тяжести состояния.
Изменения образа жизни
Лечение цирроза - это не только медикаменты. Без коррекции повседневных привычек результат будет нестабильным. В некоторых ситуациях именно изменения в образе жизни дают наибольший эффект.
Врач может посоветовать такие шаги:
- Полный отказ от алкоголя: даже незначительные дозы способны ухудшить течение цирроза
- Снижение веса: при жировом поражении печени с метаболическими нарушениями
- Ограничение соли: важно при отеках или асците для уменьшения задержки жидкости
- Сбалансированное питание: обеспечивает организм белками, витаминами и предотвращает дефициты.
Трансплантация печени
Если функции печени почти утрачены, а медикаменты уже не помогают, рассматривается пересадка органа. Это сложный этап, который требует тщательной подготовки. Пациент проходит полное обследование, оцениваются все риски, составляется индивидуальный план. Трансплантация - не гарантия полного восстановления, но во многих случаях дает шанс вернуться к полноценной жизни.
Прогноз
Течение цирроза во многом зависит от того, на каком этапе установлен диагноз и удается ли повлиять на первопричину. Если рубцевание печени еще не привело к значительной потере функции, есть шансы на стабилизацию. В некоторых случаях возможно даже возвращение из декомпенсированной фазы в компенсированную - это не означает, что фиброз исчезает, но симптомы и осложнения отступают.
В компенсированной фазе прогноз обычно лучше. Человек может жить годами без серьезных проявлений, если придерживается назначений и избегает триггеров. Но если цирроз уже перешел в декомпенсацию - с асцитом, желтухой, энцефалопатией или кровотечениями - ситуация значительно сложнее. На этой стадии риск развития опасных для жизни осложнений высок, и лечение часто направлено на продление жизни и повышение качества.
Отдельный риск - развитие гепатоцеллюлярной карциномы, рака печени, который чаще возникает именно на фоне цирроза. Поэтому регулярное наблюдение и скрининг имеют большое значение, даже если общее состояние стабильное.
Прогноз после трансплантации зависит от многих факторов: возраста, сопутствующих заболеваний, иммунного ответа организма. Но во многих случаях пересадка позволяет вернуться к почти полноценной жизни.
Как предотвратить цирроз
Цирроз не всегда можно избежать, но во многих случаях развитие заболевания реально остановить еще до фазы необратимого рубцевания. Для этого важно вовремя выявить факторы риска и уменьшить их влияние. Профилактика не сводится только к отказу от алкоголя - она включает целый комплекс ежедневных решений, которые влияют на состояние печени.
Чтобы уменьшить риск развития цирроза, стоит обратить внимание на следующие действия:
- Вакцинация против гепатита B: особенно важна для медицинских работников и лиц с повышенным риском заражения
- Скрининг на гепатиты: рекомендован тем, кто имел контакт с кровью или другими биологическими жидкостями
- Использование барьерных методов защиты: снижает риск инфицирования вирусами гепатита B и C во время половых контактов
- Отказ от рекреационных наркотиков: предотвращает заражение через нестерильные инструменты
- Контролируемое употребление лекарств: перед каждым препаратом стоит консультироваться с врачом или фармацевтом
- Ограничение алкоголя или полный отказ: самый простой, но самый эффективный шаг для сохранения печени
- Физическая активность и здоровое питание: помогают уменьшить жировую нагрузку на печень.
Заключение
Цирроз - это не мгновенный диагноз, а следствие длительного игнорирования сигналов от печени. Он не об одном факторе риска, а о накоплении - алкоголя, вирусов, нарушенного обмена. Орган борется долго, но предел все равно наступает. И важно не ждать этого момента. Реальные изменения начинаются не с анализов, а с внимательности к тому, что мы делаем каждый день. Регулярный контроль, умеренность в выборе, здоровый скепсис к "неограниченному употреблению" - именно это создает шанс избежать необратимого.