Пневмонія — це запалення легеневої тканини, яке виникає внаслідок вірусної, бактеріальної, грибкової або паразитарної інфекції. Вона порушує дихання й може становити загрозу для життя.
Пневмонія — це не окрема хвороба, а загальна назва для низки інфекцій, що уражають легені. Її перебіг залежить від того, чим саме викликане запалення, де й за яких обставин сталося зараження, а також у якому стані перебуває організм людини. У когось це може бути кілька днів підвищеної температури й кашлю, а в когось — раптове погіршення з утрудненим диханням, синюшністю й госпіталізацією. Щоб вчасно розпізнати небезпеку й діяти правильно, важливо розуміти, які бувають види пневмонії, як вона проявляється та чому одна й та сама інфекція може протікати настільки по-різному.
Що таке пневмонія
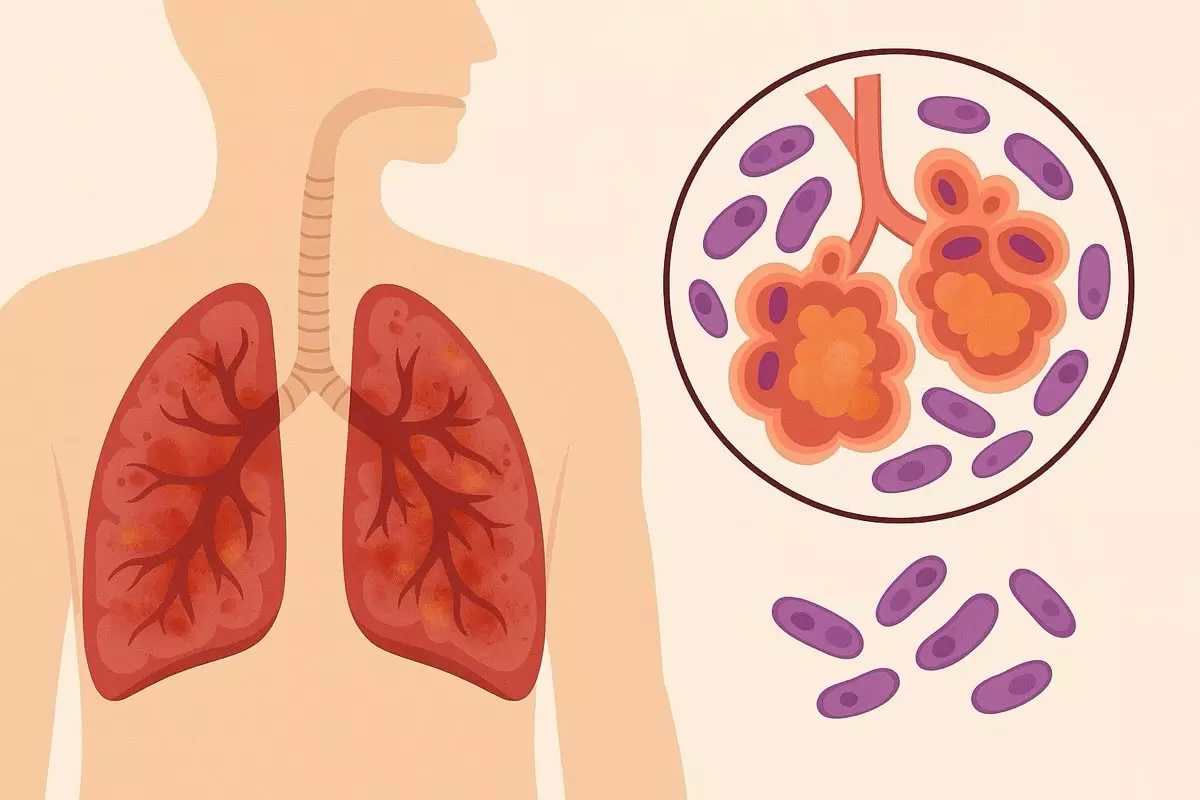
Пневмонія — це гостре інфекційне захворювання, при якому запалюється легенева тканина, насамперед альвеоли — дрібні мішечки, у яких відбувається газообмін. У нормі вони заповнені повітрям, але при пневмонії в них накопичується рідина, гній або слиз. Це заважає диханню, знижує насичення крові киснем і викликає загальне погіршення самопочуття.
Захворювання можуть викликати віруси, бактерії, грибки або паразити. Імунна система намагається боротися зі збудником, але в процесі запалення ушкоджується й власна легенева тканина. Залежно від збудника, пневмонія може бути легкою й минати за кілька днів або мати стрімкий і небезпечний перебіг.
Ураження може бути локальним або охоплювати обидві легені. Якщо запалення розвивається з обох боків, це називають двобічною або білатеральною пневмонією. Ця форма зазвичай тяжча, оскільки порушується функція обох легень одночасно.
Пневмонія відрізняється від бронхіту чи застуди тим, що запалення зачіпає саме легеневу тканину, а не лише дихальні шляхи. У більшості випадків це стан, який вимагає діагностики, нагляду й відповідного лікування.
Причини пневмонії
Пневмонія виникає, коли в легені потрапляє збудник і викликає запалення. Найчастіше джерелом інфекції є віруси або бактерії, але в осіб зі зниженим імунітетом можливе зараження грибками чи паразитами. Іноді пневмонія розвивається як ускладнення вже наявної хвороби, наприклад, грипу або COVID-19. При цьому важливо розуміти, що не сама пневмонія є заразною — передаються саме збудники, які її викликають.
Запалення розпочинається в альвеолах — найменших структурах легень. Імунна система реагує на інфекцію, спрямовуючи лейкоцити й інші клітини для боротьби. Як наслідок, стінки альвеол потовщуються, всередині накопичується рідина або гній, і дихання стає утрудненим.
Найпоширеніші збудники
Перелік збудників відрізняється залежно від віку, стану здоров’я та середовища, в якому людина заразилася. Нижче наведено приклади основних збудників пневмонії.
- Бактерії: Streptococcus pneumoniae (пневмокок), Mycoplasma pneumoniae, Haemophilus influenzae, Chlamydia pneumoniae, Legionella pneumophila.
- Віруси: грип, SARS-CoV-2, риновірус, вірус парагрипу, метапневмовірус, респіраторно-синцитіальний вірус.
- Грибки: Pneumocystis jirovecii, Cryptococcus, Histoplasma — найчастіше у пацієнтів із тяжкими імунодефіцитами.
- Паразити: Toxoplasma gondii — рідкісна, але можлива причина у людей із порушенням імунного захисту.
У дорослих бактеріальні інфекції є найпоширенішими причинами пневмонії, а у дітей частіше домінують віруси. Грибкові та паразитарні форми зустрічаються рідко, але їх не можна виключати в особливих клінічних умовах.
Види пневмонії
Пневмонію класифікують за двома критеріями: де саме відбулося зараження та який тип збудника її спричинив. Це допомагає лікарям швидше визначити правильне лікування й оцінити ризики ускладнень.
За умовами зараження виділяють:
- Негоспітальна пневмонія: виникає у звичайних умовах, поза межами медичного закладу. Найпоширеніший тип, який зазвичай спричиняють пневмококи, віруси або мікоплазма.
- Госпітальна пневмонія: розвивається щонайменше через 48 годин після госпіталізації. Часто викликана бактеріями, стійкими до антибіотиків.
- Пневмонія, пов’язана з медичним доглядом: виникає в умовах закладів тривалого перебування або у людей, що часто користуються медичними послугами.
- Вентилятор-асоційована пневмонія: розвивається у пацієнтів, які перебувають на штучній вентиляції легень, зазвичай в умовах інтенсивної терапії.
- Аспіраційна пневмонія: спричинена потраплянням їжі, рідини або шлункового вмісту в дихальні шляхи, що часто відбувається при порушеннях ковтання.
Бактеріальна пневмонія
Найпоширеніший тип серед дорослих. Бактеріальна пневмонія може мати різні клінічні прояви залежно від конкретного збудника. Найпоширеніші форми включають:
- Класична бактеріальна пневмонія: спричиняється збудниками на кшталт Streptococcus pneumoniae (пневмокок), Haemophilus influenzae тощо.
- Атипова пневмонія: перебігає менш гостро, з сухим кашлем, головним болем, втомою. Викликається Mycoplasma pneumoniae, Chlamydophila pneumoniae або Legionella pneumophila.
- Легіонельозна пневмонія (легіонельоз): тяжка форма атипової пневмонії, часто виникає при зараженні через воду або кондиціонери. Характеризується гарячкою, кашлем, болем у грудях, діареєю.
Вірусна пневмонія
Найчастіше вірусна пневмонія розвивається як ускладнення сезонних респіраторних інфекцій. Особливо вразливими є діти, літні люди та особи з ослабленим імунітетом. Клінічна картина часто схожа на застуду, але може стрімко ускладнюватися. Найпоширенішими збудниками є вірус грипу (influenza), вірус парагрипу, риновірус, респіраторно-синцитіальний вірус (RSV) і SARS-CoV-2. Перебіг зазвичай легший, але в осіб із хронічними хворобами або слабким імунітетом пневмонія може переходити у тяжку форму.
Грибкова пневмонія
Зустрічається рідко і зазвичай у людей з вираженим імунодефіцитом — зокрема при ВІЛ-інфекції, після трансплантації органів або при онкологічних захворюваннях. Основними збудниками є Pneumocystis jirovecii (пневмоцистна пневмонія), Cryptococcus і Coccidioides. Перебіг зазвичай має повільний початок: поступово з’являється задишка, сухий кашель, наростає втома і погіршується загальний стан.
Паразитарна пневмонія
Рідкісний тип, який виникає при інфікуванні деякими паразитами, зокрема Toxoplasma gondii. Частіше діагностується у людей з імунодефіцитом. Супроводжується задишкою, гарячкою, кашлем і загальною інтоксикацією. У деяких випадках можливе залучення інших органів.
Симптоми пневмонії
Прояви пневмонії залежать від типу збудника, віку хворого, загального стану організму й наявності супутніх захворювань. У деяких випадках перебіг хвороби блискавичний і потребує негайної госпіталізації, в інших — симптоми розвиваються поступово, схожі на застуду, і хвороба лишається непоміченою. Особливу обережність варто мати у випадку дітей до 2 років, людей літнього віку й осіб із порушеним імунітетом.
Бактеріальна пневмонія
Симптоми можуть з’являтися раптово або розвиватися протягом декількох днів. Переважно перебіг гострий, з яскравою клінічною картиною. Типові ознаки включають:
- Підвищення температури тіла: до 40,5°C, іноді з ознобом.
- Кашель із мокротинням: жовте, зелене або з домішками крові.
- Задишка: особливо під час фізичної активності.
- Біль у грудній клітці: може посилюватися при глибокому вдиху чи кашлі.
- Пітливість: особливо вночі.
- Прискорене серцебиття: тахікардія.
- Слабкість та втомлюваність: різко знижена працездатність.
- Синюшність губ і нігтів: прояви гіпоксії (ціаноз).
- Погіршення апетиту: аж до повної відмови від їжі.
- Сплутаність свідомості: особливо в людей літнього віку.
Вірусна пневмонія
Починається поступово, нагадуючи грип або застуду. У багатьох випадках симптоми м’якші, але при тяжкому перебігу можуть бути подібні до бактеріальної форми. Характерні:
- Сухий або мокрий кашель: часто з невеликою кількістю слизу.
- Помірне підвищення температури: зазвичай до 38,5°C.
- Загальна слабкість: почуття виснаження.
- М’язовий біль і головний біль: на фоні гарячки.
- Нежить або біль у горлі: особливо на початку захворювання.
- Порушення сну: через кашель або утруднене дихання.
Симптоми в дітей
У немовлят і маленьких дітей симптоми пневмонії часто неспецифічні. Вони можуть не мати яскраво вираженого кашлю чи гарячки, тому важливо звертати увагу на загальний стан. Часті прояви:
- Відмова від їжі: навіть якщо немає нудоти чи блювання.
- Ускладнене дихання: прискорене, з втягуванням грудної клітки.
- Гіпотонія м’язів: загальна млявість, малорухомість.
- Пітливість і блідість шкіри: ознаки інтоксикації.
- Дратівливість або сонливість: порушення звичайної поведінки.
- Зменшення кількості сечі: сухі підгузки чи рідше сечовипускання.
- Шумне дихання або стогін: при кожному видиху.
Симптоми в людей віком понад 65 років
У літніх пацієнтів симптоми часто не класичні. Гарячка може бути відсутньою або мати субфебрильний характер. Типові ознаки:
- Раптове погіршення самопочуття: слабкість, апатія.
- Сплутаність свідомості або дезорієнтація: частий перший симптом.
- Задишка навіть у стані спокою: без вираженого кашлю.
- Погіршення апетиту та сну: зміни поведінки.
Оскільки симптоми пневмонії можуть маскуватися під інші хвороби або виглядати як звичайна застуда, важливо звертати увагу на поєднання ознак та загальний стан людини. Особливо, якщо симптоми не покращуються або швидко погіршуються.
Діагностика пневмонії
Визначити, що саме пневмонія стала причиною симптомів, можна лише після ретельного обстеження. Лікар звертає увагу на скарги, слухає легені, оцінює стан пацієнта і призначає низку обстежень. Усі ці методи допомагають не лише підтвердити запалення в легенях, а й з’ясувати збудника, ступінь ураження, насичення крові киснем.
Методи діагностики
Для підтвердження пневмонії та визначення її причин можуть бути призначені такі дослідження:
- Фізикальне обстеження: лікар вислуховує хрипи, крепітацію, знижене дихання ураженої ділянки.
- Рентгенограма грудної клітки: стандартний метод виявлення запалення, визначення його локалізації, поширеності та ускладнень (наприклад, плевриту).
- КТ грудної клітки: застосовується у складних випадках або при сумнівних рентгенологічних даних. Дозволяє візуалізувати глибші або атипові вогнища.
- Пульсоксиметрія: неінвазивне вимірювання рівня кисню в крові. Зниження сатурації — ознака порушення газообміну в легенях.
- Загальний аналіз крові: дає уявлення про наявність запалення, бактеріальної чи вірусної природи процесу (за лейкоцитозом, ШОЕ, СРБ).
- Біохімія крові: дозволяє оцінити функцію печінки, нирок, ступінь інтоксикації.
- Бактеріологічне дослідження мокротиння: допомагає виявити збудника, визначити чутливість до антибіотиків.
- ПЛР-тестування: застосовується для виявлення вірусів або мікоплазми, особливо при підозрі на атипову пневмонію.
- Культура плевральної рідини: проводиться при плевриті для виявлення інфекції.
- Аналіз газів артеріальної крові: дає точні показники кисню, вуглекислого газу та кислотно-лужного балансу.
- Бронхоскопія: за потреби дозволяє оглянути внутрішню поверхню дихальних шляхів і взяти матеріал для аналізу.
Іноді навіть після повного обстеження неможливо точно визначити збудника — це трапляється в частині випадків. У таких ситуаціях лікування призначається емпірично, з урахуванням найімовірніших причин і клінічної картини.
Лікування пневмонії
Підхід до лікування пневмонії залежить від її причини, тяжкості перебігу, супутніх захворювань і загального стану людини. У легких випадках терапія можлива вдома, а при ускладненнях або ризику для життя — в умовах стаціонару. Часто причина захворювання точно не встановлюється, тому початкове лікування орієнтується на найвірогіднішого збудника.
Основні напрямки лікування
Терапія пневмонії може включати кілька методів, спрямованих на боротьбу з інфекцією, зменшення симптомів і підтримку організму:
- Антибіотики: застосовуються при бактеріальній пневмонії. Вибір препарату залежить від передбачуваного збудника, віку, стану пацієнта, алергій і локальних протоколів. Часто призначають амоксицилін, цефтріаксон, азитроміцин, левофлоксацин.
- Противірусні засоби: при грипі або COVID-19 можливе призначення озельтамівіру (Таміфлю), занамівіру або ремдесивіру.
- Протигрибкові препарати: призначаються лише при підтвердженій грибковій етіології. Наприклад, флуконазол або амфотерицин B.
- Жарознижувальні й знеболювальні: ібупрофен, парацетамол зменшують температуру, біль у м’язах і голові, поліпшують загальне самопочуття.
- Оксигенотерапія: кисень через носові канюлі або маску призначають при зниженій сатурації або задишці.
- Інфузійна терапія: внутрішньовенні розчини застосовують при зневодненні або важкому стані для підтримки об’єму циркулюючої рідини.
- Фізіотерапія та дихальні вправи: допомагають полегшити відходження мокротиння, поліпшити вентиляцію легень, особливо під час одужання.
- Дренування плевральної порожнини: при значному скупченні рідини виконується пункція або установка дренажу.
Тривалість і ефективність лікування
Час покращення стану залежить від виду пневмонії, віку, імунного статусу та наявності ускладнень. При бактеріальній формі полегшення зазвичай настає вже за 24–48 годин після початку антибіотикотерапії. При вірусній пневмонії симптоми можуть триматися довше, але поступово зменшуються. Кашель, слабкість і зниження витривалості іноді зберігаються кілька тижнів після основного одужання.
Ускладнення пневмонії
Пневмонія — це не завжди "звичайне запалення легень", яке минає за кілька днів. Якщо імунна система ослаблена, лікування розпочате пізно або збудник особливо агресивний, захворювання може викликати низку серйозних ускладнень. Частина з них загрожує життю й вимагає госпіталізації, а іноді — інтенсивної терапії.
Легеневі ускладнення
Ці ускладнення безпосередньо пов’язані з ураженням дихальної системи. Ураження тканини легень може прогресувати навіть попри лікування.
- Плеврит: запалення оболонки, що вкриває легені. Може супроводжуватись сильним болем у грудях і скупченням рідини — плевральним випотом.
- Гнійний плеврит (емпієма): скупчення гною в плевральній порожнині. Потребує дренування й антибактеріальної терапії.
- Абсцес легень: утворення гнійної порожнини в легеневій тканині. Зазвичай спричинений бактеріальною пневмонією.
- Дихальна недостатність: легені не забезпечують достатнього газообміну. Людина потребує кисневої терапії або штучної вентиляції легень.
- Фіброз або потовщення легеневої тканини: формування рубців після тяжкої пневмонії може зменшувати дихальний об’єм.
- Постпневмонічна астенія: тривалий період слабкості, задишки та зниження витривалості після одужання.
Позалегеневі ускладнення
Пневмонія — це системна інфекція, яка може вийти за межі легень і спричинити пошкодження інших органів.
- Сепсис: генералізована відповідь організму на інфекцію, яка викликає порушення роботи життєво важливих органів.
- Інфекційно-токсичний шок: критичне зниження артеріального тиску через масивне зараження крові.
- Гостре ураження нирок або печінки: внаслідок порушення кровопостачання на фоні тяжкої інфекції.
- Перикардит або ендокардит: запалення оболонок серця при поширенні інфекції з легень.
- Тромбоемболії: формування тромбів через малорухомість і запалення. Найбільш небезпечна — тромбоемболія легеневої артерії.
- Погіршення перебігу хронічних захворювань: пневмонія може провокувати декомпенсацію серцевої, ниркової або ендокринної патології.
Найвищий ризик ускладнень мають діти до 2 років, люди похилого віку, пацієнти з хронічними захворюваннями серця, легень, нирок, а також ті, хто має імунодефіцит. У таких випадках навіть помірна форма пневмонії може переходити у критичний стан.
Профілактика пневмонії
Запобігання пневмонії не завжди можливе, але існують ефективні стратегії, які знижують імовірність зараження та тяжкого перебігу хвороби. Особливо важливо враховувати їх у групах ризику — дітей, літніх людей, осіб із хронічними захворюваннями й ослабленим імунітетом.
Щеплення
Вакцинація — один із найефективніших способів зменшити ризик розвитку пневмонії або її ускладнень. В Україні доступні кілька видів щеплень, які захищають від збудників пневмонії:
- Пневмококова вакцина: захищає від Streptococcus pneumoniae, одного з основних бактеріальних збудників. Рекомендована дітям, людям старше 65 років, пацієнтам із хронічними хворобами.
- Протигрипозна вакцина: грип часто ускладнюється пневмонією, тому щеплення знижує не лише ризик самого грипу, а й вторинних бактеріальних уражень легень.
- Вакцина проти кашлюка, дифтерії та правця (АКДП): особливо важлива для дітей і дорослих, які контактують з немовлятами.
- Вакцина проти кору: кір може спричинити важку пневмонію, тому профілактика також включає вакцинацію за календарем щеплень.
Гігієна та уникання інфекцій
Інфекції, що спричиняють пневмонію, часто передаються повітряно-крапельним шляхом. Зменшити ризик допомагають базові правила:
- Регулярне миття рук з милом, особливо після відвідування громадських місць.
- Прикривання рота й носа при кашлі чи чханні, бажано в одноразову серветку або згин ліктя.
- Уникання близького контакту з людьми, які мають симптоми респіраторних інфекцій.
- Провітрювання приміщень і зволоження повітря в опалювальний сезон.
Підтримка здоров’я дихальної системи
Фактори способу життя теж мають значення. Деякі звички значно підвищують ризик захворіти на пневмонію.
- Відмова від куріння: тютюновий дим ушкоджує слизову оболонку бронхів і знижує здатність легень очищатися від патогенів.
- Фізична активність: регулярне помірне навантаження покращує вентиляцію легень і зміцнює імунну систему.
- Збалансоване харчування: адекватне споживання білків, вітамінів і мікроелементів підтримує захисні функції організму.
Профілактика у медичних закладах
Для запобігання внутрішньолікарняній пневмонії (особливо в пацієнтів на ШВЛ або з катетерами) застосовуються спеціальні протоколи інфекційного контролю: стерильність під час маніпуляцій, антисептика, часте позиціонування пацієнтів, аспірація секрету, санація порожнини рота.
Підсумок
Пневмонія — це не сезонна неприємність, а складне й різноманітне захворювання, яке не має єдиного обличчя. Її перебіг може бути блискавичним або прихованим, легким чи загрозливим для життя. Тому важливо не лише вчасно звертати увагу на симптоми, а й піклуватися про щоденну профілактику: дбати про щеплення, гігієну, здоровий спосіб життя.