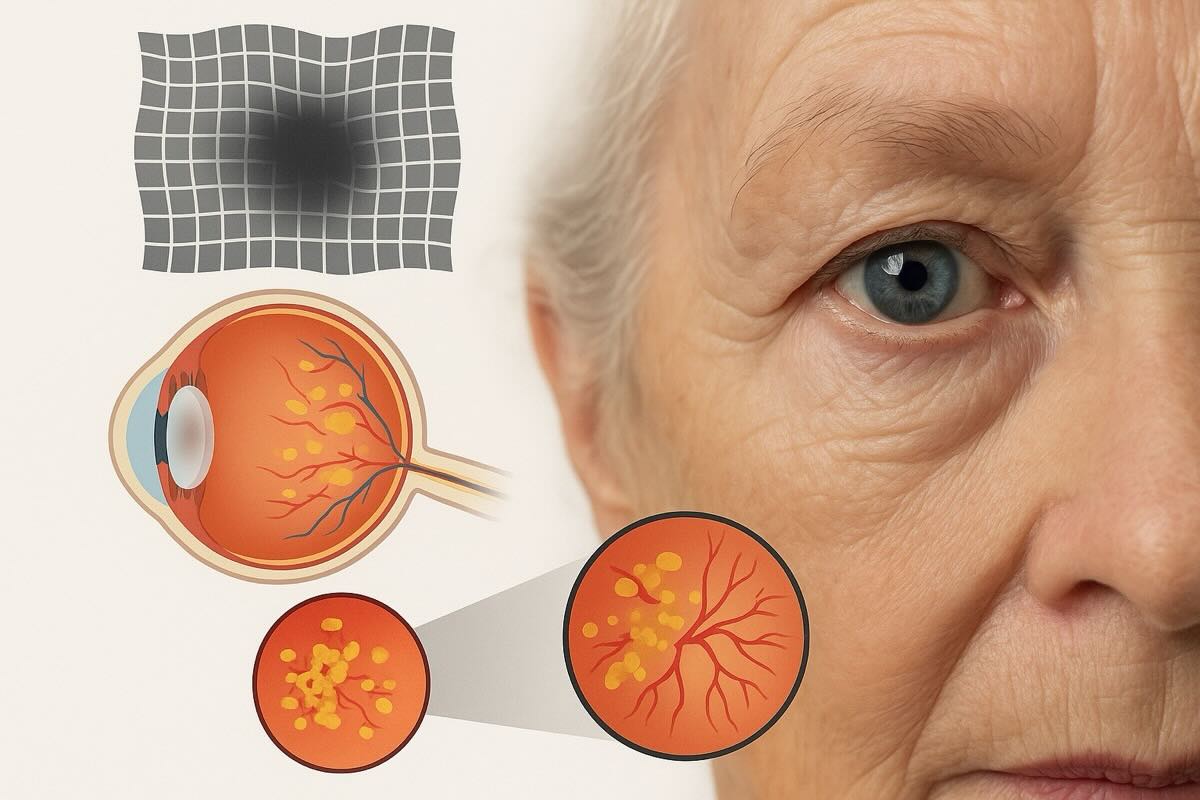
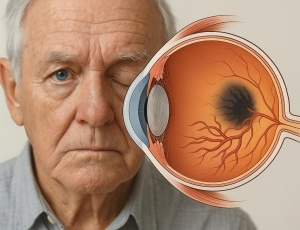
Макулодистрофія — це захворювання сітківки, при якому страждає макула — зона, що відповідає за чіткий центральний зір. Частіше з’являється після 50 років і з часом може ускладнити повсякденне бачення, зокрема читання або розпізнавання облич.
Макула — це невелика, але надзвичайно важлива ділянка сітківки в задній частині ока. Саме вона відповідає за сприйняття деталей, як-от слова в книжці або риси обличчя. Коли макулодистрофія прогресує, людина поступово втрачає можливість бачити чітко в центрі поля зору, але бічне бачення при цьому зберігається. І хоча це не призводить до повної сліпоти, вплив на якість життя може бути суттєвим. У патології є дві основні форми — суха і волога. Вони мають різний механізм розвитку, перебіг і потребують різного підходу до діагностики та лікування.
Суха і волога макулодистрофія
Макулодистрофія буває двох типів — суха й волога. Вони мають різні механізми розвитку, швидкість ураження та наслідки для зору. Щоб зрозуміти, з яким саме процесом ви маєте справу, варто розглянути обидва варіанти окремо.
Суха форма
Це найпоширеніша форма, яку діагностують приблизно у 8 з 10 пацієнтів із макулодистрофією. Вона розвивається повільно, роками. Причина — стоншення тканин у ділянці макули, де накопичуються відкладення, що називаються друзенами. Ці відкладення складаються з білків і жирів і з часом погіршують живлення сітківки.
Спочатку зір залишається незмінним або майже незмінним, але з часом людина може помічати, що складніше розгледіти деталі, особливо при слабкому освітленні. Колірні відтінки стають тьмянішими, зображення — менш чіткими. Усе це може прогресувати повільно або залишатися стабільним протягом тривалого часу.
Волога форма
Цей тип також відомий як неоваскулярна макулодистрофія (ВМД або nAMD). Хоч волога форма зустрічається рідше, вона значно небезпечніша. У цьому випадку під сітківкою формуються нові аномальні кровоносні судини. Вони ламкі та часто пропускають рідину або кров, що викликає набряк і рубцювання макули. Результат — різке погіршення центрального зору, яке може відбутися буквально за кілька днів.
Пацієнти часто звертаються по допомогу вже після появи спотворень, плям або відчуття «дірки» в центрі зображення. І хоча лікування існує, кожен день зволікання може коштувати втраченого зору, який уже не відновиться.
Чим відрізняються суха і волога форми
Обидва типи вражають одну й ту саму ділянку — макулу, але розвиваються по-різному і мають несхожі наслідки. Щоб простіше було зрозуміти, ось коротке порівняння:
- Механізм розвитку: суха форма пов’язана зі старінням тканин, волога — з утворенням патологічних судин.
- Швидкість прогресу: суха розвивається повільно, волога — дуже швидко.
- Характер симптомів: суха — поступове зниження чіткості, волога — раптова поява спотворень і плям.
- Ризик для зору: волога форма має вищу ймовірність втрати центрального зору в короткі строки.
Симптоми макулодистрофії
Прояви макулодистрофії залежать не лише від її типу, а й від стадії захворювання. У багатьох випадках початкові зміни залишаються непоміченими. Особливо це стосується сухої форми, яка розвивається повільно. Натомість волога форма може дати про себе знати буквально за кілька днів. Уважність до зору та щоденне спостереження за змінами допомагають вчасно виявити порушення.
Симптоми сухої форми
На ранніх етапах суха макулодистрофія може не давати відчутних ознак. Зір здається нормальним, але поступово зображення в центрі стає менш чітким. Найчастіше це помітно при читанні, розпізнаванні облич або в умовах поганого освітлення.
Якщо патологія прогресує, виникають характерні зміни:
- Зниження чіткості центрального зору: зображення виглядає ніби в тумані або трохи розмитим.
- Погіршення бачення в сутінках: з’являється дискомфорт у темному приміщенні або при переході зі світла в темряву.
- Темні плями або смуги в центрі поля зору: можуть здаватися нерухомими або змінювати форму.
- Тьмяність кольорів: кольори здаються менш насиченими або бляклими.
- Прямі лінії виглядають викривленими: наприклад, краї дверей або вікон мають хвилясту форму.
Симптоми вологої форми
Волога макулодистрофія розвивається стрімко. Часто симптоми з’являються буквально за кілька днів або тижнів, і саме цей тип частіше призводить до помітного погіршення зору. У більшості випадків волога форма розвивається у людей, які вже мали суху макулодистрофію.
Найтиповіші ознаки вологої форми такі:
- Спотворення прямих ліній: наприклад, лінії на зошиті або плитці здаються хвилястими чи поламаними.
- Поява «дірки» в полі зору: у центрі зображення виникає темна або світла пляма, яка не зникає.
- Раптова втрата центрального зору: людина перестає бачити обличчя співрозмовника, навіть якщо інше око бачить добре.
Усі ці зміни — сигнал до негайного візиту до офтальмолога. Волога форма може знищити центральний зір дуже швидко, і зволікання знижує шанси на ефективне лікування.
Причини та чинники ризику
Попри широку поширеність, макулодистрофія досі залишається захворюванням із невизначеною точкою початку. Тобто вчені не мають єдиного пояснення, чому саме починається процес ураження макули. Відомо лише, що це пов’язано з порушенням роботи клітин сітківки, накопиченням побічних продуктів обміну та змінами у кровопостачанні ока. При цьому встановлено перелік факторів, які значно підвищують ризик розвитку хвороби.
До факторів, які впливають на імовірність виникнення макулодистрофії, належать:
- Вік: ризик зростає після 50 років, а особливо після 75 — до кожної третьої людини.
- Куріння: активне або пасивне, підвищує ймовірність розвитку захворювання вдвічі.
- Харчування з надлишком насичених жирів: наприклад, часте вживання картоплі фрі, чипсів, печива, арахісової пасти.
- Тривалий вплив ультрафіолетового випромінювання: особливо без сонцезахисних окулярів.
- Неконтрольований артеріальний тиск: порушення мікроциркуляції сітківки.
- Серцево-судинні захворювання: особливо в поєднанні з атеросклерозом.
- Далекозорість: зорове навантаження на макулу посилює ризик ураження.
- Світлий колір очей: менше пігменту — менше природного захисту від світла.
- Жіноча стать: статистика показує вищу поширеність, хоча причинний зв’язок залишається суперечливим.
- Ожиріння: особливо в поєднанні з метаболічними розладами.
- Спадкова схильність: наявність діагнозу в найближчих родичів збільшує ризик у кілька разів.
Варто розуміти, що окремо кожен із цих факторів не є гарантією розвитку хвороби, але в сукупності вони формують загальну вразливість. Деякі з них — як-от спосіб життя, тиск, вага — можна змінити. Інші, як-от вік чи колір очей, належать до немодифікованих чинників, які важливо враховувати під час профілактики та діагностики.
Генетика і спадковість
Хоча окремого «гена макулодистрофії» не існує, дослідження показують: спадковість відіграє важливу роль у схильності до захворювання. Якщо у близьких родичів була діагностована макулодистрофія, ймовірність її розвитку зростає.
Сьогодні ідентифіковано щонайменше сім генетичних ділянок, пов’язаних із цим захворюванням. Вони не зосереджені в одному місці, а розміщені в різних частинах геному. Ці ділянки беруть участь у:
- регуляції імунної відповіді
- підтримці структури клітин
- проникності та рості судин
- обміні ліпідів
- утворенні бляшок у судинах.
Окремо варто згадати про хворобу Старгардта — рідкісну спадкову патологію, яку іноді називають ювенільною макулодистрофією. Вона зумовлена мутацією в гені ABCA4 і викликає втрату центрального зору в молодому віці. За оцінками, ця форма макулодистрофії вражає близько 30 тисяч людей. Хоч вона і відрізняється від вікової форми, науковці розглядають її як ключ до розуміння ролі генетики в дегенеративних змінах макули.
Діагностика макулодистрофії
У більшості випадків макулодистрофія виявляється під час планового огляду в офтальмолога. Часто людина не підозрює про початок змін, адже зниження зору розвивається повільно або маскується звичними віковими особливостями. Саме тому важливими є регулярні перевірки — особливо після 50 років або за наявності спадкової схильності.
Але не лише лікар може помітити зміни. Є способи самостійного спостереження за зоровими викривленнями — зокрема, за допомогою так званої сітки Амслера. Це проста таблиця у вигляді сітки з центральною крапкою, яку можна використовувати щодня в домашніх умовах.
Як працює сітка Амслера: дивіться на центральну точку й звертайте увагу, чи зникають частини ліній, чи викривляються прямі смуги. Якщо зображення спотворюється — це сигнал звернутися до офтальмолога.
Крім цього, для точної діагностики та уточнення форми хвороби застосовують низку інструментальних методів:
- Оптична когерентна томографія (ОКТ): неінвазивне дослідження, яке створює пошарові зображення сітківки за допомогою інфрачервоного світла. Тривалість — до 15 хвилин. Дозволяє виявити набряки, витік рідини та стоншення тканин.
- Фундусна флюоресцентна ангіографія: пацієнту внутрішньовенно вводять контрастну речовину (флюоресцеїн), після чого робляться серії знімків очного дна. Метод дозволяє оцінити кровообіг і виявити протікання патологічних судин. Процедура триває приблизно 20 хвилин.
- Автофлуоресценція очного дна: метод, який дозволяє виявити ділянки сітківки, що втратили здатність світитися у відповідь на певну довжину хвилі. Це свідчить про пошкодження пігментного епітелію.
- Генетичне тестування: застосовується рідше, зазвичай при підозрі на спадкові форми, зокрема хворобу Старгардта. Дає змогу виявити відповідні мутації.
Комплексна діагностика дає змогу не лише підтвердити наявність макулодистрофії, а й визначити стадію захворювання, форму (суху або вологу) та наявність потенційної загрози прогресування. Це необхідно для своєчасного початку лікування або спостереження за перебігом процесу.
Лікування макулодистрофії
Лікувальна тактика залежить від форми макулодистрофії. Суха форма не має способу повного вилікування, однак її прогрес можна сповільнити. Волога — потребує швидкого втручання, щоб зупинити втрату зору. Хоча периферичне бачення при макулодистрофії зберігається, саме центральний зір важливий для читання, розпізнавання облич, керування автомобілем.
Лікування вологої форми
Найефективнішим методом є ін’єкції препаратів проти судинного ендотеліального фактора росту (анти-VEGF). Ці речовини пригнічують ріст аномальних судин і зменшують набряк макули. Ін’єкції вводять безпосередньо в око — зазвичай кожні кілька тижнів. Серед препаратів, які доступні в Україні, використовують:
- Афліберцепт: зменшує набряк і витік рідини з новоутворених судин.
- Ранібізумаб: застосовується з тією ж метою; вимагає частішого введення.
Інші методи включають фотодинамічну терапію. Спочатку внутрішньовенно вводиться світлочутлива речовина, яка накопичується в уражених судинах. Потім застосовують лазер із точно визначеною довжиною хвилі, що активує препарат і блокує патологічні судини.
Субмакулярна хірургія застосовувалася в минулому для видалення судин або крововиливів, але її ефективність була низькою, і сьогодні метод практично не використовується.
Лікування сухої форми
Суху макулодистрофію зупинити повністю неможливо, однак є способи уповільнити її розвиток. Насамперед використовують вітамінно-мінеральні комплекси, зокрема формулу, перевірену в дослідженнях AREDS2. До її складу входять:
Також для пацієнтів із географічною атрофією (пізня стадія сухої форми) доступні нові ін'єкційні препарати, що уповільнюють прогрес: авацінкаптад пегол та пегцетакоплан. Вони не повертають втрачене, але дозволяють зменшити темп руйнування макули.
Додатково рекомендована реабілітація зору: використання луп, цифрових збільшувачів, спеціалізованих електронних пристроїв, адаптація освітлення. Усе це дозволяє зберігати побутову незалежність навіть із втратою центрального зору.
Як суха форма переходить у вологу
Суха макулодистрофія не завжди залишається стабільною. Приблизно в 10–15% випадків вона переходить у вологу. Це може статися раптово — коли починають утворюватися нові патологічні судини під макулою. Вони проростають, розриваються, просочують рідину або кров і ушкоджують чутливі до світла клітини.
Перед переходом можуть виникати характерні зміни, які офтальмолог може виявити під час огляду. До них належать:
- Субклінічна стадія: пацієнт відчуває труднощі з адаптацією до темряви, але явних структурних змін не видно.
- Рання стадія: поява друзен середнього розміру.
- Проміжна стадія: великі друзени, пігментні порушення.
- Пізня стадія: географічна атрофія або перехід у вологу форму зі швидкою втратою центрального зору.
Шанс переходу підвищується за наявності певних звичок і хронічних порушень: куріння, ожиріння, підвищений тиск, нераціональне харчування.
Профілактика макулодистрофії
Макулодистрофія не завжди є неминучою частиною старіння. Існує низка способів зменшити ризик її розвитку або сповільнити прогрес. Особливо це важливо для людей із високою спадковою схильністю або супутніми факторами ризику.
До ефективних заходів профілактики належать:
- Відмова від куріння: це найсильніший із модифікованих факторів ризику.
- Контроль холестерину і артеріального тиску: нормалізація обміну речовин і покращення мікроциркуляції в сітківці.
- Захист очей від ультрафіолету: використання якісних сонцезахисних окулярів із фільтрами UV-A і UV-B, широкополих капелюхів.
- Збалансоване харчування: їжа з високим вмістом антиоксидантів — вітамінів C, E, лютеїну, цинку, міді — знижує ризик прогресування захворювання.
Усе це не гарантує захисту, але суттєво впливає на темп розвитку змін у макулі. Профілактика особливо ефективна на ранніх етапах або при передклінічних ознаках.
Життя з макулодистрофією
Навіть після встановлення діагнозу макулодистрофії життя не зупиняється. Втрата зору — не тотальна. Людина зберігає периферичне бачення і здатність до більшості повсякденних дій. Але з часом можуть виникати труднощі з читанням, письмом, орієнтацією на вулиці, переглядом екранів.
У таких випадках важливо звернутися до спеціаліста з низького зору (low vision). Він проводить спеціальний огляд і допомагає підібрати пристрої для компенсації втрати центрального зору. Це можуть бути:
- оптичні лупи
- електронні збільшувачі
- висококонтрастні екрани
- адаптивне освітлення для дому.
І хоча деякі заняття — наприклад, водіння — можуть стати недоступними, більшість побутових і соціальних функцій можна зберегти за допомогою спеціалізованої допомоги й адаптації простору.
Підсумок
Макулодистрофія — хронічне захворювання, що не має універсального лікування, але піддається контролю. Зір, втрачений через пошкодження макули, не повертається. Однак сучасна офтальмологія дає чіткі інструменти для сповільнення процесу, а в разі вологої форми — для збереження залишкового зору.