Себорейный дерматит - это хроническое кожное заболевание, которое вызывает зуд, шелушение и покраснение в участках с повышенной активностью сальных желез. Оно не заразно, но имеет склонность к рецидивам.
Ежедневное присутствие белых хлопьев на одежде, зуд кожи головы или покраснение в носогубных складках - все это может быть проявлением себорейного дерматита. Несмотря на распространенность, его часто путают с другими кожными состояниями, а неправильное лечение лишь усугубляет симптомы. Это заболевание требует не просто ухода, а постоянного внимания к деталям: к тому, как кожа реагирует на шампунь, смену погоды, стресс или состав косметики.
Что такое себорейный дерматит
Это заболевание кожи имеет хроническое течение и склонность к периодическим обострениям. Себорейный дерматит возникает в зонах с высокой концентрацией сальных желез и проявляется как покраснение, зуд, жирные чешуйки или корочки. Болезнь не является заразной и не связана с гигиеной - это расстройство работы кожи, а не следствие недосмотра.
Сам термин состоит из двух частей: "себорейный" - от "себум" (кожное сало), и "дерматит" - то есть воспаление кожи. Когда заболевание проявляется на коже головы у взрослых и подростков, его называют просто перхотью, или pityriasis capitis. У младенцев - это "молочная корка", или cradle cap. Во всех случаях речь идет об одном и том же процессе, реализующемся в разном возрасте и в разных зонах.
Проявления себорейного дерматита не ограничиваются только волосистой частью головы. Поражение может появиться в любом участке, где активны сальные железы. К таким зонам относятся:
- кожа головы - самое распространенное место возникновения симптомов
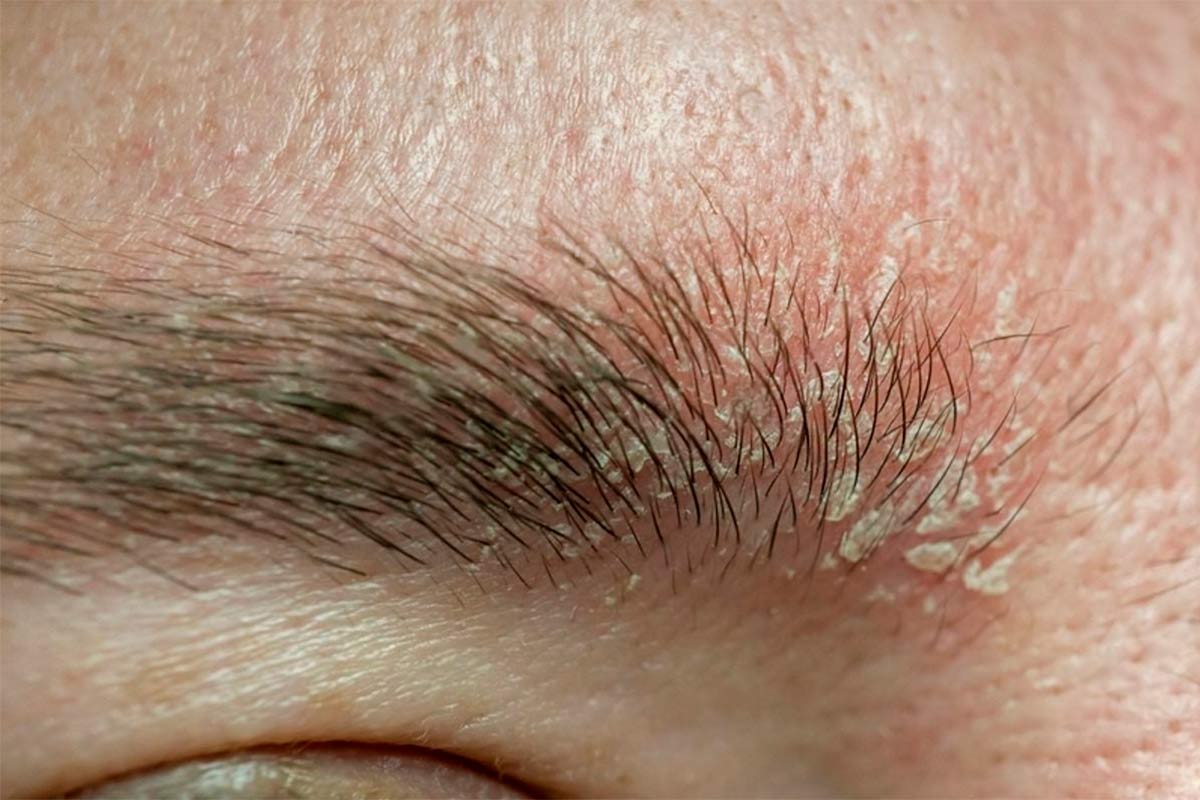
- лоб и брови
- область вокруг носа, особенно носогубные складки
- за ушами и ушные раковины
- грудь и верхняя часть спины
- участки под грудью
- подмышечные впадины и паховые складки
- область между ягодицами
- пупок
- подколенные и локтевые сгибы.
Заболевание имеет волнообразное течение - периоды ремиссии сменяются обострениями. У некоторых людей симптомы почти незаметны, у других - периодически значительно усиливаются и требуют вмешательства.
Кто болеет себорейным дерматитом
Себорейный дерматит считается достаточно распространенным. В среднем он встречается примерно у 11% населения. Чаще всего заболевание развивается в двух возрастных группах - у младенцев до трех месяцев и у взрослых в возрасте от 30 до 60 лет. Для детей это временное состояние, которое обычно проходит самостоятельно. А вот взрослым часто приходится учиться жить с ним годами.
Чаще всего себорейный дерматит регистрируют у мужчин. Также наблюдается большая распространенность среди лиц со светлой кожей. Хотя цвет кожи не является фактором риска, он влияет на вероятность обращения за медицинской помощью и выявления заболевания.
Группы риска по состоянию здоровья
Есть несколько клинических состояний и заболеваний, при которых риск развития себорейного дерматита существенно возрастает. Больше всего это касается иммуносупрессивных, неврологических и психиатрических диагнозов.
- Иммуносупрессия: трансплантация органов, лимфомы (как Ходжкина, так и неходжкинские формы).
- ВИЧ: себорейный дерматит является одним из частых кожных проявлений этой инфекции.
- Депрессия: психиатрические расстройства, особенно в сочетании с медикаментозной терапией, ассоциируются с дерматитом.
- Неврологические заболевания: болезнь Паркинсона, эпилепсия, поздняя дискинезия, поражение лицевого нерва, травмы спинного мозга.
- Врожденные нарушения: в частности синдром Дауна, при котором себорейный дерматит часто имеет более выраженное течение.
К отдельной группе риска относятся лица, принимающие определенные психотропные препараты. Речь идет, в частности, о:
- литий
- буспироне
- галоперидол деканоат галоперидола
- хлорпромазин
Их влияние на работу сальных желез и состояние кожи может способствовать развитию себорейного дерматита. Поэтому при наличии жалоб во время лечения этими средствами важно не игнорировать изменения на коже.
Кроме сопутствующих болезней, значение имеют и индивидуальные особенности. Если кожа жирная от природы - риск развития заболевания значительно возрастает. То же касается наследственности: если в семье был псориаз, это может быть дополнительным фактором.
Также влияет климат. Холодный и сухой воздух не вызывает себорейного дерматита напрямую, но значительно ухудшает его течение. Влага, температура и солнечный свет - все это имеет значение для активности кожного сала и состояния микрофлоры кожи.
Симптомы и признаки
Проявления себорейного дерматита зависят от возраста, участка поражения и чувствительности кожи. Чаще всего это зуд, шелушение, покраснение и появление жирных чешуек. Симптомы могут усиливаться в холодное время года, после стресса или при смене средств ухода.
Самые характерные признаки, которые возникают в разных формах и комбинациях:
- Зуд кожи головы, усиливающийся после мытья
- Белые или желтоватые чешуйки, которые осыпаются на одежду
- Покраснение и шелушение в носогубных складках, на лбу, груди или в складках тела
- Плотные корки на голове младенцев - так называемая "молочная корка"
- Пятна с ободком или формой лепестка, преимущественно на груди и спине
- Мелкие воспаленные фолликулы в области щек, шеи или верхней части туловища
- Чешуйки на краях век с покраснением и раздражением глаз.
У взрослых
Чаще всего поражается кожа головы: появляется зуд, покраснение, жирные чешуйки. Чешуйки прилипают к волосам или осыпаются на плечи. На лице поражаются носогубные складки, межбровье, брови, лоб и участки возле ушей. Кожа краснеет, шелушится, иногда печет. На груди или спине могут появляться пятна с отчетливым ободком или похожие на лепестки.
У младенцев
Себорейный дерматит у младенцев чаще всего проявляется в виде молочной корки - плотных желтоватых или коричневых чешуек на коже головы. Корки могут быть толстыми, слипаться и образовывать большие зоны поражения. Обычно это не вызывает зуда, но при расчесывании возможно появление раздражения или микроповреждений кожи.
В складках кожи
В подмышечных впадинах, под грудью, в паху, между ягодицами или в сгибах рук и ног появляются покраснение, жирное шелушение, ощущение жжения. В некоторых случаях возникает мацерация - размягчение кожи, которая становится уязвимой к вторичному бактериальному поражению.
На веках
Себорейный блефарит проявляется шелушением по краям век, покраснением кожи возле ресниц и зудом. Возможно раздражение глаз, ощущение инородного тела, слезотечение. Чешуйки могут прилипать к ресницам, вызывая дискомфорт и желание потереть глаза.
Причины и провоцирующие факторы
Точная причина себорейного дерматита до сих пор не установлена. Это не одна болезнь - скорее сочетание нескольких процессов, которые активируются одновременно. В большинстве случаев наблюдается комбинация индивидуальной предрасположенности, нарушения барьерной функции кожи, воздействия микроорганизмов и реакции иммунной системы.
Одним из главных участников в развитии себорейного дерматита считается дрожжеподобный грибок Malassezia, который присутствует на коже большинства людей. У здоровой кожи он не вызывает проблем, но у некоторых людей начинает активно размножаться, особенно в условиях повышенной жирности и ослабления иммунного контроля. Это приводит к воспалению и шелушению.
Другим важным фактором является повышенный уровень андрогенов - гормонов, которые стимулируют выработку кожного сала. У подростков и взрослых это может объяснять частоту обострений. В то же время высокое содержание липидов на поверхности кожи создает благоприятную среду для роста грибка Malassezia.
Также играет роль иммунный ответ организма. У некоторых людей даже небольшое количество грибка вызывает чрезмерную реакцию со стороны кожи, которая проявляется покраснением, зудом и шелушением. Генетический компонент также не исключен: если в семье есть случаи себорейного дерматита или псориаза, риск возрастает.
Вне основных причин есть факторы, которые не вызывают заболевание напрямую, но могут существенно ухудшить его течение. Стоит обратить внимание на такие раздражители:
- Стресс: эмоциональное напряжение часто сопровождается обострением симптомов
- Холодная и сухая погода: зимой кожа быстрее пересыхает и становится более чувствительной
- Жирная кожа: чрезмерная секреция сальных желез поддерживает активность Malassezia;
- Спиртосодержащая косметика: тоники и лосьоны на основе этанола раздражают и пересушивают кожу
- Сопутствующие дерматологические заболевания: розацеа, акне, псориаз могут усугублять симптоматику.
Влияние климата и питания
Хотя климат сам по себе не является причиной себорейного дерматита, он имеет прямое влияние на течение болезни. В сухую и холодную погоду симптомы обычно усиливаются. Воздух в отапливаемых помещениях снижает уровень влаги в коже, что ухудшает барьерную функцию и провоцирует обострение. В таких условиях даже легкие проявления могут становиться более выраженными - с более интенсивным зудом и шелушением.
В теплое время года многие люди замечают улучшение. Причиной этого может быть ультрафиолетовое излучение. Лучи UVA и UVB частично подавляют активность грибка Malassezia, который играет роль в развитии заболевания. В то же время солнечный свет уменьшает воспаление, но только при умеренном воздействии. Избыток солнца - особенно с ожогами - действует наоборот, ухудшая состояние кожи.
Что касается питания, то оно не влияет непосредственно на развитие или интенсивность себорейного дерматита. Несмотря на распространенные предположения, на сегодня нет подтвержденных доказательств, что какие-либо продукты или диеты могут вызывать или уменьшать симптомы. Перхоть и себорейный дерматит не зависят от рациона.
Отличие от других заболеваний
Себорейный дерматит имеет характерные проявления, но может выглядеть похоже на другие кожные заболевания. Чаще всего его путают с псориазом. Оба состояния вызывают покраснение, зуд и шелушение кожи, особенно в области головы и верхней части туловища. Но есть важные различия, на которые стоит обращать внимание.
Псориаз - это хроническое воспалительное заболевание кожи, которое встречается примерно у 2-4% населения. В отличие от себорейного дерматита, он имеет четко очерченные границы поражений, а сами чешуйки более плотные, толстые и имеют серебристо-белый цвет. При псориазе они плотно прилегают к коже и снимаются с трудом, часто с образованием точечного кровотечения - это так называемый феномен Ауспитца.
На волосистой части головы чешуйки при псориазе плотные, сухие и ближе к серебристому, тогда как при себорейном дерматите они более жирные, более мягкие, белые или желтоватые. Кроме того, псориаз имеет склонность к симметричным поражениям локтей, коленей и поясницы, чего не бывает при себорейном дерматите.
Существует также состояние, которое называют себопсориазом. Это не отдельное заболевание, а сочетание признаков обоих состояний. В таких случаях пациент имеет симптомы себорейного дерматита (зуд, жирные чешуйки, вовлечение кожи головы) вместе с более плотными серебристыми чешуйками, характерными для псориаза. Локализация тоже может быть смешанной - как на голове, так и на туловище.
В случае сомнений важно обратиться к врачу-дерматологу, ведь лечение себорейного дерматита и псориаза отличается. Средства, эффективные для одного заболевания, могут быть неактуальными или даже усугубить другое состояние.
Вызывает ли себорейный дерматит выпадение волос?
Себорейный дерматит сам по себе не является причиной выпадения волос. Он не повреждает волосяные фолликулы и не нарушает их работу. Тем не менее зуд, воспаление и расчесывание кожи головы могут вызвать временное повреждение кожи и ослабление волос. В таких случаях волосы действительно могут выпадать, но не из-за самого заболевания, а в результате механического или воспалительного воздействия.
После устранения обострения дерматита рост волос, как правило, восстанавливается. Постоянное выпадение требует дополнительной диагностики, поскольку оно может быть связано с другими причинами - например, алопецией, гормональными нарушениями или дефицитом железа.
Связь с акне
Себорейный дерматит и акне - это разные заболевания, но они могут появляться одновременно. Оба состояния имеют общую особенность: повышенная активность сальных желез. Избыточная выработка кожного сала создает условия как для развития воспалительных элементов при акне, так и для активизации грибка Malassezia, связанного с себорейным дерматитом.
У пациентов с акне чаще диагностируют перхоть или себорейный дерматит волосистой части головы. В то же время у людей с себорейным дерматитом иногда наблюдается появление черных точек или воспаленных узелков в зонах повышенной жирности кожи - например, на лбу, носу или щеках.
Хотя эти два состояния могут совпадать во времени, они имеют разные механизмы развития и требуют разного подхода к лечению. Обычные средства от акне не устраняют симптомы себорейного дерматита, а противогрибковые шампуни или кремы не влияют на угревую сыпь.
Диагностика
Себорейный дерматит обычно диагностируется клинически, то есть на основе характерного вида высыпаний и их локализации. Врач-дерматолог определяет диагноз при осмотре кожи головы, лица, туловища или складок. Типичные признаки - это жирные чешуйки, покраснение, шелушение в зонах с повышенной активностью сальных желез.
Лабораторные или аллергические тесты не нужны. Анализы крови или мочи не дают информации для установления этого диагноза. В случаях, когда состояние не реагирует на стандартное лечение или имеет нетипичное течение, может быть проведена биопсия кожи для исключения других заболеваний - например, псориаза, экземы или грибковых инфекций.
У детей диагноз "молочной корки" (младенческий себорейный дерматит) также устанавливается только по внешним признакам - плотным желтым коркам на волосистой части головы без сопутствующих системных симптомов.
Лечение
У подростков и взрослых себорейный дерматит редко исчезает сам по себе. Чтобы избавиться от шелушения, зуда и покраснения, требуется регулярное и целенаправленное лечение. Тактика зависит от локализации симптомов и тяжести течения. В большинстве случаев применяют комбинацию наружных средств, которые воздействуют на грибок Malassezia и воспаление кожи. После улучшения состояния часто нужно проводить поддерживающую терапию, чтобы предотвратить рецидивы.
Кожа головы
У младенцев "молочная корка" обычно проходит самостоятельно к 8-12 месяцам. Чтобы облегчить ее течение, достаточно ежедневного мытья головы мягким детским шампунем. Рекомендуется аккуратно расчесывать или массировать волосистую часть головы мягкой щеткой после мытья. Если корка остается плотной или ребенок начинает расчесывать пораженный участок, педиатр может назначить лечебный шампунь или слабый стероидный крем для кратковременного применения.
У подростков и взрослых легкие формы себорейного дерматита волосистой части головы лечатся с помощью шампуней против перхоти, которые доступны без рецепта. Их активный компонент имеет значение:
- селена сульфид (например, "Сульсена");
- цинк пиритион (например, "Head & Shoulders");
- деготь (например, шампуни с березовым или каменноугольным дегтем).
Такие шампуни применяются 2 раза в неделю или согласно инструкции. Для длительного контроля могут потребоваться специальные лечебные средства с противогрибковыми веществами:
- кетоконазол (например, "Низорал");
- циклопирокс (например, "Себозол" или "Лопрокс").
В более тяжелых случаях дерматолог может назначить шампуни с кортикостероидами: бетаметазон валерат, флуоцинолон, или клобетазол. Такие средства применяются по схеме: ежедневно или 2 раза в день в течение ограниченного периода (как правило, до 2 недель), а затем - поддерживающе.
Важно соблюдать рекомендации по времени воздействия шампуня - средство должно оставаться на коже головы не менее 5 минут перед смыванием.
Лицо и тело
Для лечения себорейного дерматита на лице, ушных раковинах, груди и складках кожи применяют препараты в других формах: кремы, пенки, гели или растворы.
Противогрибковые средства - основа терапии. Обычно используют:
- кетоконазол (1% или 2% крем);
- циклопирокс (1% крем или гель);
- сертаконазол (2% крем).
Эти средства наносятся 1-2 раза в день до исчезновения симптомов (обычно в течение 2-8 недель), а затем - по мере необходимости при первых признаках обострения.
Если противогрибковая терапия не дает желаемого эффекта, врач может назначить кортикостероиды местного действия: гидрокортизон, бетаметазон валерат, флуоцинолон или десонид. Их используют в форме кремов, лосьонов или гелей в течение короткого времени, чтобы избежать истончения кожи.
Альтернативой стероидам являются ингибиторы кальциневрина:
- пимекролимус (крем "Элидел");
- такролимус (мазь "Протопик").
Эти средства наносят дважды в день. Они не вызывают атрофии кожи и подходят для длительного контроля симптомов в зонах с тонкой кожей - например, на лице или вокруг глаз.
В тяжелых случаях, когда местное лечение недостаточно, возможно назначение системных противогрибковых препаратов или фототерапии - облучения узкополосным ультрафиолетом для уменьшения воспаления.
Каждый случай себорейного дерматита требует индивидуального подхода. После достижения улучшения важно поддерживать результат с помощью правильно подобранного средства - шампуня или крема - по меньшей мере несколько раз в месяц. Игнорирование поддерживающего лечения обычно приводит к рецидиву.
Прогноз и продолжительность
У большинства младенцев себорейный дерматит исчезает самостоятельно к году жизни. В этом возрасте заболевание почти не сопровождается зудом, не вызывает дискомфорта и не требует активного лечения. Уход сводится к мягкому очищению кожи и избеганию раздражений.
У подростков и взрослых течение заболевания другое. Себорейный дерматит имеет хронический характер с периодами улучшения и обострения. Он не угрожает жизни, но часто сопровождается эмоциональным дискомфортом и требует постоянного контроля. Правильно подобранная терапия позволяет быстро достичь заметного облегчения, но полного исчезновения симптомов надолго ожидать не стоит.
При регулярном применении профилактических средств и соблюдении рекомендаций можно достичь длительных ремиссий. Однако в периоды стресса, смены погоды или при изменении режима ухода возможны рецидивы - это нормальная часть течения заболевания.
Профилактика и уход
Полностью предотвратить себорейный дерматит невозможно, особенно если есть генетическая предрасположенность или сопутствующие заболевания. Но ряд ежедневных действий может существенно уменьшить вероятность обострений. Основная задача профилактики - стабилизировать состояние кожи, уменьшить провокационные факторы и поддерживать естественный баланс микрофлоры.
У младенцев так называемую "молочную корку" можно контролировать без применения медикаментов. Достаточно придерживаться регулярного и деликатного ухода за кожей головы: использовать мягкие шампуни, не сдирать чешуйки насильно, а размягчать их теплым маслом или детским кремом перед мытьем.
У взрослых главным подходом к профилактике является поддерживающее использование шампуней и кремов, которые ранее помогли устранить обострение. Важно избегать агрессивных косметических средств, не использовать спиртосодержащие лосьоны и тщательно очищать кожу после физических нагрузок или потения.
Чтобы уменьшить риск рецидивов, стоит обратить внимание на такие здоровые привычки:
- Полноценный сон: стабильный режим отдыха помогает снизить уровень стресса;
- Контроль эмоциональной нагрузки: снижение стресса напрямую влияет на состояние кожи;
- Умеренное воздействие солнца: кратковременное пребывание на солнце может улучшить состояние, но стоит избегать ожогов;
- Регулярный уход за кожей: очищение без пересушивания, выбор средств без ароматизаторов и спирта;
- Избегание триггеров: резкие смены температуры, переохлаждение, слишком горячие души, злоупотребление стайлинг-средствами.
Также важно придерживаться инструкций по лечебным средствам. Неправильное или нерегулярное применение даже эффективного препарата часто приводит к возвращению симптомов или снижению чувствительности к лечению.
Заключение
Себорейный дерматит не требует от человека героических усилий, но требует внимательности. Это состояние, с которым можно жить без постоянного зуда, раздражений и ограничений - если перестать игнорировать сигналы кожи и подобрать подход, работающий именно для тебя. Не универсальный, не рекламный, а свой. Иногда это будет шампунь с кетоконазолом. Иногда - избегание косметики с алкоголем. Всегда - наблюдение, регулярность и готовность к мелким корректировкам.