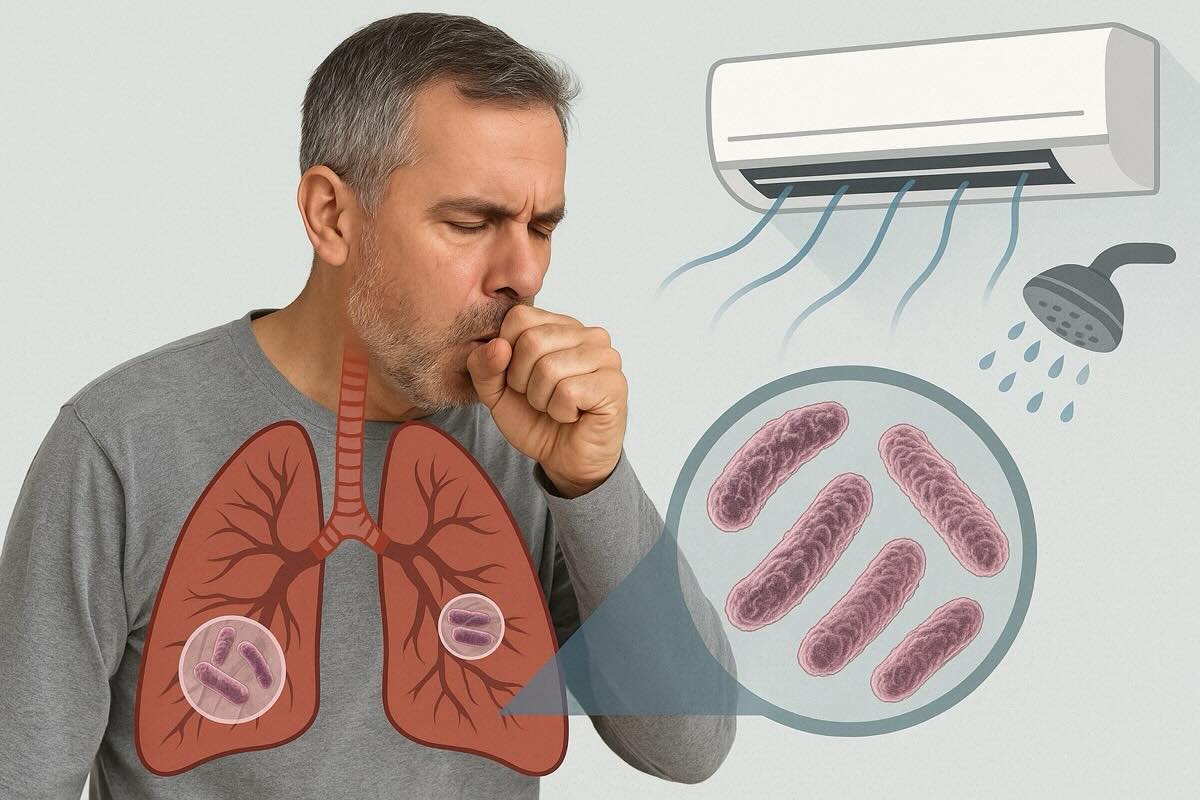
Легионеллёз — это форма пневмонии, вызванная бактерией Legionella. Заразиться можно через душ, кондиционер или увлажнитель воздуха, но не от другого человека.
В воде, которую мы не замечаем, и в воздухе, который кажется безопасным, может жить бактерия, способная сбить с ног. Она не громкая, не массовая, не сезонная — зато быстрая, тяжёлая и точная. Её появление — всегда неожиданность и почти никогда не похоже на что-то знакомое. Именно поэтому о легионеллёзе важно говорить не тогда, когда уже поздно, а ещё до того, как он попадёт в лёгкие.
Что такое легионеллёз
Легионеллёз — это форма атипичной пневмонии, вызванной инфекцией бактерией Legionella. Основной возбудитель — Legionella pneumophila, поражающая дыхательные пути, а также способная влиять на пищеварительную и нервную систему. Возбудитель попадает в лёгкие человека при вдыхании микроскопических капель воды или через аспирацию — когда вода случайно попадает в дыхательные пути.
В отличие от классической пневмонии, легионеллёз часто сопровождается не только респираторными симптомами, но и общими — такими как головная боль, тошнота, мышечные боли, а в некоторых случаях — диарея и спутанность сознания. Такое течение может затруднить диагностику на ранней стадии.
Отличие от обычной пневмонии
Обычная пневмония имеет вирусную или бактериальную природу и передаётся воздушно-капельным путём. В случае легионеллёза заражение происходит исключительно через контакт с водными системами, содержащими колонии бактерии. Это означает, что инфекция не передаётся от человека к человеку.
Кроме того, клиническая картина легионеллёза часто включает симптомы со стороны желудочно-кишечного тракта или центральной нервной системы, чего не бывает при типичной бактериальной пневмонии.
Лихорадка Понтиак: другая форма инфекции
Кроме тяжёлой формы, Legionella может вызывать и более лёгкое течение заболевания, известное как лихорадка Понтиак. Она проявляется симптомами, похожими на грипп: лихорадка, озноб, мышечные боли, но без пневмонии. Лихорадка Понтиак обычно проходит самостоятельно, без необходимости в антибиотиках, тогда как при легионеллёзе лечение обязательно.
Системы органов, которые чаще всего поражаются при легионеллёзе:
- Лёгкие: основная мишень инфекции — с развитием воспаления (пневмонии), одышкой и кашлем.
- Желудочно-кишечный тракт: диарея, боль в животе, тошнота.
- Центральная нервная система: спутанность сознания, головная боль, нарушения координации.
Причины и пути заражения
Бактерия Legionella существует в природной среде — в водоёмах, ручьях и почве. Однако опасной для человека она становится тогда, когда начинает активно размножаться в искусственных системах водоснабжения и охлаждения. Чаще всего инфекция возникает в крупных зданиях: больницах, гостиницах, домах престарелых, где вода застаивается или не нагревается до температуры, способной уничтожить бактерии.
Заражение легионеллами происходит не через прямой контакт с водой, а при вдыхании микроскопических капель (аэрозолей), которые образуются во время принятия душа, увлажнения воздуха или работы кондиционеров. Также возможен путь попадания заражённой воды в дыхательные пути при глотании — это называется аспирацией.
Как именно происходит заражение
Бактерия проникает в организм воздушно-водяным путём, когда человек вдыхает мелкие капли воды, содержащие Legionella. Этот процесс может быть незаметным — например, во время принятия душа или нахождения в помещении с загрязнённой системой вентиляции. В некоторых случаях возбудитель попадает в лёгкие при аспирации воды из полости рта, особенно во сне, при рвоте или во время медицинских процедур.
Также описаны случаи заражения во время медицинских манипуляций, в частности интубации под наркозом.
Основные источники заражения, на которые стоит обратить внимание:
- Гидромассажные ванны (джакузи): бактерия активно размножается в тёплой воде при недостаточной дезинфекции.
- Душевые лейки и краны: накопление биоплёнки внутри труб способствует формированию колоний Legionella.
- Бытовые увлажнители воздуха: особенно если их не чистят регулярно и не меняют воду.
- Декоративные водные элементы: фонтаны в торговых центрах или ресторанах могут образовывать заражённые аэрозоли.
- Системы вентиляции и охлаждения в зданиях: особенно те, которые не проходят регулярное техническое обслуживание.
- Интубация во время хирургии: риск возрастает при использовании нестерильной воды или оборудования.
- Контакт с заражённой почвой: редкий, но возможный путь инфицирования, особенно при строительных работах.
Легионеллёз не возникает сам по себе — для его развития необходимы определённые условия: тёплая влажная среда, плохой уход за водными системами и техническая халатность. Именно поэтому большинство вспышек связано с инфраструктурными нарушениями, а не с поведением отдельных людей.
Кто в группе риска
Хотя бактерия Legionella может присутствовать во многих водных системах, далеко не каждый контакт с ней приводит к заболеванию. Большинство здоровых людей вообще не замечают её действия. Однако существуют группы населения, для которых риск развития легионеллёза значительно выше. Это люди со сниженной защитой от инфекций или нарушениями в работе дыхательной системы — у них даже минимальный контакт с возбудителем может вызвать тяжёлую форму пневмонии.
Ниже перечислены группы, наиболее уязвимые к легионеллёзу:
- Люди старше 50 лет: с возрастом эффективность иммунной системы снижается, что делает организм менее способным бороться с бактериальной инфекцией.
- Те, кто курит или курил в прошлом: курение повреждает дыхательные пути, облегчая проникновение бактерий в лёгкие.
- Люди с ослабленным иммунитетом: в эту категорию входят пациенты с ВИЧ-инфекцией, онкологическими заболеваниями, диабетом, а также болезнями печени и почек.
- Люди с хроническими заболеваниями лёгких: в частности с хронической обструктивной болезнью лёгких (ХОБЛ) или эмфиземой. У поражённых лёгких снижена способность к самоочищению.
- Жители учреждений длительного ухода: проживание в крупных заведениях с централизованным водоснабжением повышает риск контакта с Legionella.
- Пациенты, недавно госпитализированные или перенёсшие операцию: особенно если им проводили искусственную вентиляцию лёгких или общий наркоз.
- Люди после трансплантации органов: из-за постоянного подавления иммунитета в результате приёма медикаментов.
Если человек относится к одной или нескольким из этих групп, даже кратковременный контакт с источником инфекции может привести к развитию тяжёлого заболевания. Это делает легионеллёз особенно опасным в больницах, реабилитационных центрах и домах престарелых, где одновременно находятся многие пациенты из группы риска.
Симптомы и течение болезни
Легионеллёз не всегда проявляется сразу после заражения. Симптомы обычно возникают в течение 2–14 дней после вдыхания заражённого водяного аэрозоля или аспирации воды. Болезнь может развиваться стремительно и прогрессировать всего за несколько дней. Важно знать не только типичные признаки пневмонии, но и другие проявления, отличающие легионеллёз от большинства респираторных инфекций.
Первые симптомы могут быть неспецифическими — слабость, головная боль, боли в мышцах. Однако затем развивается полная клиническая картина с поражением лёгких, желудочно-кишечного тракта и нервной системы.
Начало заболевания
Инкубационный период составляет от 2 до 14 дней. Болезнь может начинаться как обычная простуда, что сбивает с толку. Однако резкое повышение температуры, сухой кашель и нарастающая одышка указывают на бактериальную природу процесса.
Основные симптомы
Классические лёгочные проявления сопровождаются общими симптомами, характерными для тяжёлой инфекции. Во многих случаях возникает необходимость в госпитализации уже в первые дни болезни.
Дополнительные проявления
В отличие от типичной пневмонии, легионеллёз часто сопровождается поражением других органов и систем. В частности — со стороны желудочно-кишечного тракта и центральной нервной системы. Эти признаки могут появляться раньше, чем кашель или одышка, что затрудняет диагностику.
Характерные симптомы легионеллёза включают:
- Высокая температура тела: часто превышает 40°C и сопровождается сильным ознобом.
- Сухой кашель: без мокроты, но в тяжёлых случаях может сопровождаться кровохарканьем.
- Одышка: нарастающее затруднение дыхания, особенно при физической нагрузке.
- Мышечные боли: интенсивные ломящие ощущения и слабость.
- Головная боль: ноющая или пульсирующая, нередко сопровождается раздражительностью.
- Диарея: частый жидкий стул без примесей крови, иногда с болями в животе.
- Тошнота и рвота: не всегда связаны с приёмом пищи.
- Спутанность сознания: дезориентация, сонливость или даже изменения поведения.
- Кровохарканье: указывает на повреждение капилляров или тяжёлое воспаление тканей лёгких.
- Боль в животе: не связана с едой, часто тупая и разлитая.
Поскольку симптомы затрагивают сразу несколько систем организма, легионеллёз иногда путают с гриппом, гастроэнтеритом или даже с неврологическими нарушениями. Поэтому важно обращать внимание на сочетание признаков, а не на каждый по отдельности.
Диагностика
Подозрение на легионеллёз возникает тогда, когда у пациента есть симптомы пневмонии, сопровождающиеся диареей, тошнотой, спутанностью сознания или нетипичным течением болезни. Однако ни один отдельный симптом не позволяет точно определить Legionella как возбудителя. Для этого необходима лабораторная и инструментальная диагностика, которая позволяет выявить саму бактерию или её антигены, а также оценить состояние лёгких и внутренних органов.
Обследование всегда начинается с анализа симптомов и сбора анамнеза. Важную роль играет вопрос о недавнем пребывании в гостиницах, больницах, на круизных судах или в других местах с централизованными водными системами. При подтверждённой пневмонии такие детали помогают заподозрить именно легионеллёз как причину.
Лабораторные методы
Бактерия Legionella может быть обнаружена в различных биологических жидкостях. Для этого применяются как стандартные микробиологические, так и специализированные тесты.
Наиболее распространённые анализы для выявления легионелл:
- Тест мочи на антигены Legionella: позволяет быстро обнаружить наличие бактериального антигена. Это один из самых быстрых методов диагностики, результат которого можно получить в течение нескольких часов.
- Посев мокроты: образец мокроты или трахеального секрета направляется в лабораторию для выращивания колоний бактерии. Метод занимает несколько дней, но позволяет точно подтвердить возбудителя.
- Анализ крови: позволяет оценить наличие воспаления, а также состояние почек, печени и других органов. Также возможно проведение серологического исследования на антитела к Legionella.
Инструментальные исследования
Для оценки поражения лёгких выполняется визуализация органов грудной клетки. Это позволяет не только подтвердить наличие пневмонии, но и определить её локализацию, степень поражения, осложнения.
Применяются следующие методы:
- Рентгенография грудной клетки: базовый метод, показывающий затемнения в лёгких, характерные для воспалительного процесса.
- Компьютерная томография (КТ): позволяет детализировать распространение инфекции, особенно если рентген неинформативен.
- Бронхоскопия: используется в сложных случаях, когда необходимо осмотреть дыхательные пути изнутри и взять образцы тканей или жидкости.
- Торакоцентез: применяется при наличии жидкости в плевральной полости. Полученный материал проверяется на наличие бактерий.
Без проведения соответствующего обследования установить точный диагноз невозможно. Поскольку лечение легионеллёза существенно отличается от терапии других форм пневмонии, этап диагностики имеет ключевое значение для последующей тактики.
Лечение и прогноз
Легионеллёз всегда требует лечения антибиотиками. Самостоятельное выздоровление, как при лёгких вирусных инфекциях, практически невозможно. При этом важно начать терапию как можно раньше после постановки диагноза — промедление может привести к осложнениям или даже смерти. В большинстве случаев пациентов госпитализируют, чтобы контролировать течение болезни и поддерживать дыхательную функцию.
Антибиотики
Против Legionella наиболее эффективны антибиотики, хорошо проникающие в лёгочную ткань и клетки, поскольку бактерия может размножаться внутриклеточно. Лечение длится не менее 10–14 дней, а иногда и дольше — в зависимости от тяжести состояния.
Назначаются следующие антибактериальные препараты, зарегистрированные в Украине:
- Азитромицин: макролид, хорошо переносится и часто используется как препарат первой линии.
- Левофлоксацин, моксифлоксацин или ципрофлоксацин: представители фторхинолонов с высокой активностью против Legionella.
- Доксициклин, тетрациклин или миноциклин: применяются реже, но могут быть эффективны в определённых случаях.
- Рифампицин: используется в комбинации при тяжёлом течении заболевания или устойчивости к другим препаратам.
Дополнительная поддержка
В тяжёлых случаях, когда поражение лёгких значительное, пациентам требуется дыхательная поддержка. Это может включать подачу кислорода через носовую канюлю или маску. Если дыхание критически нарушено — применяется искусственная вентиляция лёгких (ИВЛ).
Также пациентам могут потребоваться:
- Регидратация и коррекция электролитов при диарее или рвоте.
- Контроль функции почек и печени, так как болезнь влияет на эти органы.
- Медикаментозная поддержка сердечно-сосудистой системы при осложнениях.
Прогноз
При своевременном лечении легионеллёз в большинстве случаев излечим. Но это серьёзная инфекция, которая часто требует госпитализации, а в отдельных случаях может привести к летальному исходу. Даже после выздоровления некоторые симптомы могут сохраняться в течение нескольких месяцев.
После выписки пациенты нередко ощущают:
- Длительную усталость и мышечную слабость
- Нарушения координации или походки
- Остаточные расстройства речи или мышления
Поэтому после завершения основного лечения важно продолжать наблюдение и не игнорировать затяжные симптомы.
Осложнения и последствия
Легионеллёз может приводить к тяжёлым осложнениям, особенно у пациентов с сопутствующими заболеваниями или ослабленным иммунитетом. Даже при правильном лечении инфекция иногда оставляет после себя продолжительные последствия со стороны дыхательной, нервной или мочевыделительной систем. А в случае поздней диагностики — последствия могут быть фатальными.
Ниже перечислены наиболее частые осложнения, которые могут возникать при легионеллёзе:
- Дыхательная недостаточность: поражение лёгочной ткани может привести к снижению поступления кислорода в кровь. В тяжёлых случаях пациенту требуется аппаратная вентиляция.
- Острое повреждение почек: нарушение работы почек иногда возникает как ответ на тяжёлое воспаление. В некоторых случаях требуется временный гемодиализ.
- Энцефалопатия: поражение центральной нервной системы проявляется спутанностью сознания, заторможенностью реакции, нарушением речи и равновесия. Эти симптомы могут сохраняться долго после выздоровления.
- Эмпиема: скопление гноя в плевральной полости, которое может потребовать установки дренажа через грудную стенку.
- Воспаление сердца: инфекция может вызвать миокардит или перикардит — воспалительные заболевания сердечной мышцы или оболочки сердца.
- Рабдомиолиз: разрушение мышечной ткани с выделением токсических веществ, способных повредить почки. Это состояние требует интенсивной инфузионной терапии.
Осложнения не всегда возникают в острой фазе заболевания. Иногда они проявляются уже после снижения температуры или нормализации дыхания. Поэтому даже после улучшения состояния необходим длительный контроль за работой жизненно важных органов.
Профилактика и жизненные ситуации
Несмотря на тяжёлое течение, легионеллёза можно избежать. Так как источником инфекции являются искусственные системы водоснабжения, основное внимание в профилактике уделяется не личной гигиене, а инженерным и техническим решениям. Наибольшая ответственность в этом процессе лежит на администраторах зданий, коммунальных службах и техническом персонале, но и в быту также можно снизить риски.
Контроль систем в крупных зданиях
Здания с централизованными системами водоснабжения и вентиляции — это самые распространённые источники заражения. Они требуют регулярной проверки и дезинфекции.
Чтобы снизить риск образования колоний Legionella в таких системах, необходимо соблюдать следующие меры:
- Поддержание температуры горячей воды выше 50°C.
- Регулярная очистка водных резервуаров и трубопроводов.
- Удаление застоявшейся воды из редко используемых водопроводных линий.
- Использование хлорирования или других методов обеззараживания.
- Технический осмотр вентиляционных и охлаждающих систем с чисткой распылителей и форсунок.
Бытовые рекомендации
Даже в домашних условиях могут создаваться условия для размножения бактерии — особенно если вода застаивается или не очищается должным образом. Простые профилактические меры помогают снизить риск даже без специального оборудования.
На что стоит обратить внимание дома:
- Регулярно очищайте душевые лейки, особенно если вода жёсткая или оставляет налёт.
- Не забывайте мыть увлажнители воздуха и ежедневно менять в них воду.
- Следите за чистотой гидромассажных ванн (если есть) согласно инструкции производителя.
- Не используйте обычную воду в бачке омывателя лобового стекла — она может стать источником аэрозоля во время поездок.
Как действовать при риске
Если стало известно о вспышке легионеллёза в месте, где вы недавно находились — гостинице, больнице, рабочем помещении — нужно внимательно следить за своим состоянием. При появлении симптомов, похожих на пневмонию или интоксикацию, стоит сообщить врачу о возможном контакте с источником заражения.
Своевременное подозрение — ключ к вовремя начатому лечению.
Заключение
Легионеллёз — это не проблема одного человека, а следствие сбоев в работе технических систем, которые должны быть безопасными. Инфекция возникает там, где контроль за водой ослабевает, а ответственность размывается. И хотя современная медицина способна справиться с бактерией Legionella, она не заменит превентивного подхода. В случае с легионеллёзом профилактика — это не совет, а необходимость, и начинается она с чистой, правильно обработанной воды, которая не становится источником опасности.