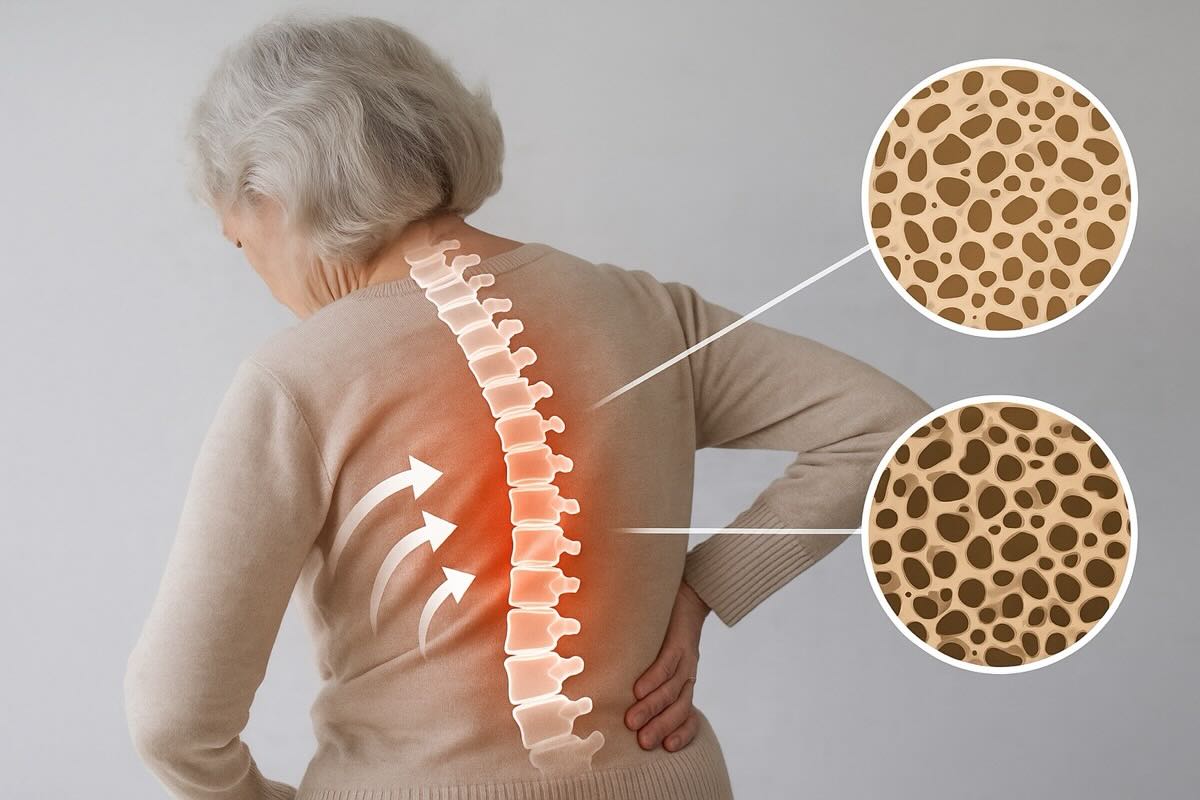
Остеопороз делает кости хрупкими и склонными к переломам даже после незначительных падений. Большинство людей узнают о нем только после травмы.
Мы редко задумываемся о состоянии своих костей, пока что-то не сломается. Но костная ткань - живая структура, которая постоянно обновляется. И в какой-то момент этот процесс начинает отставать: разрушение становится быстрее восстановления. Именно так и возникает остеопороз. Этот диагноз часто становится неожиданностью - никакой боли, никаких предупреждений, только перелом после обыденной ситуации. Поражения не ограничиваются какой-то одной частью тела: бедра, позвоночник, запястья - все они могут оказаться слабее, чем кажутся. Именно поэтому остеопороз называют "тихой" болезнью. Но это не значит, что она безопасна. И чем раньше её заметить - тем больше шансов сохранить подвижность, независимость и качество жизни.
Что такое остеопороз
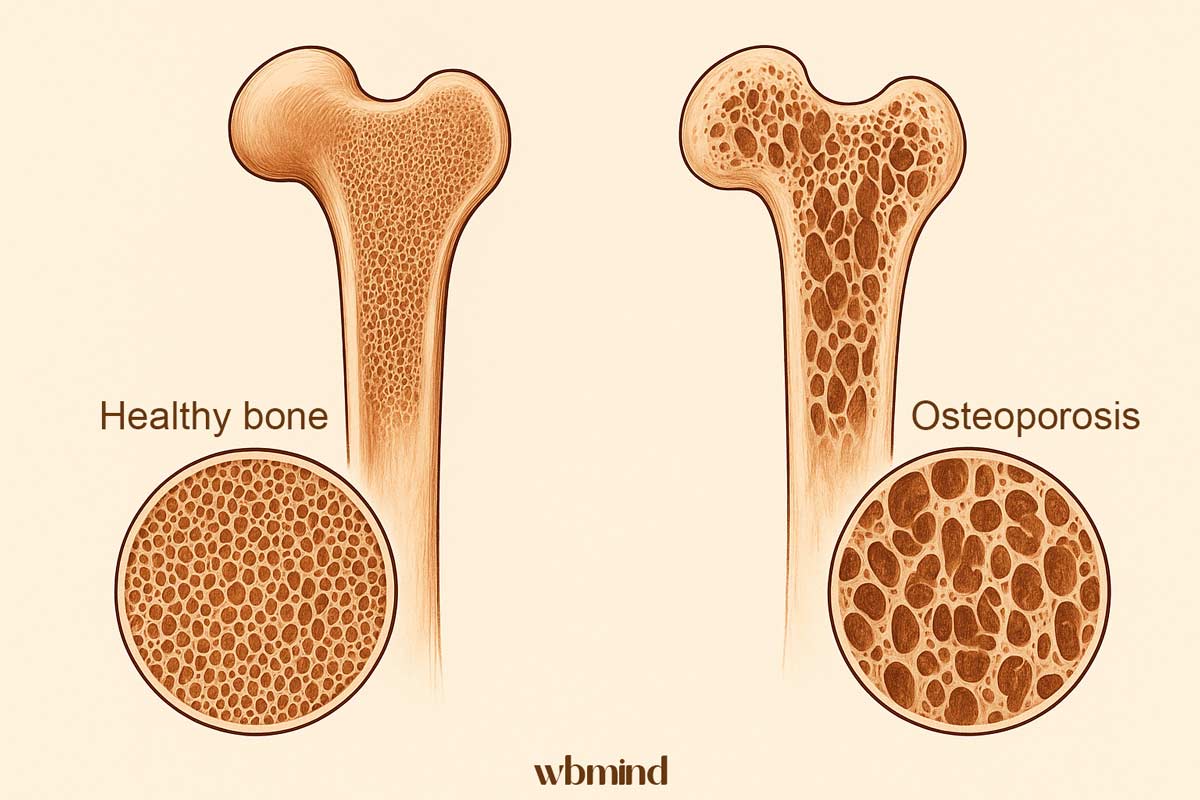
Остеопороз - это заболевание, при котором плотность и прочность костной ткани уменьшаются. Внешне кости могут выглядеть так же, как и раньше, но внутри они становятся пористыми, похожими на губку. Из-за этого даже привычные движения или легкие ушибы могут приводить к переломам. Чаще всего поражаются бедренные кости, запястья и позвонки, но на самом деле пораженной может быть любая часть скелета.
В отличие от детского организма, который активно наращивает костную массу, у взрослого человека баланс между разрушением и восстановлением кости постепенно меняется. После 35 лет потеря костной ткани начинает преобладать, и если процесс ускоряется, возникает остеопороз. У женщин после менопаузы это происходит еще быстрее из-за снижения уровня эстрогена.
Поражения могут долго оставаться незамеченными. Человек не чувствует боли, не имеет заметных симптомов. Но в какой-то момент обычное падение с высоты собственного роста или резкое движение - и перелом. И только после этого пациент узнает, что имеет остеопороз.
Как работает костная ткань
Кости постоянно находятся в процессе ремоделирования. Это значит, что старые клетки костной ткани разрушаются, а на их месте формируются новые. В молодом возрасте этот процесс идет с преобладанием образования новой ткани - кости становятся плотнее и крепче. Но с возрастом образование новой ткани замедляется, и разрушение начинает доминировать.
У здорового человека этот дисбаланс происходит постепенно, и организм успевает адаптироваться. При остеопорозе же разрушение ускоренное, и организм не успевает восполнять потери. Именно поэтому кость ослабевает изнутри, хотя внешне изменений может не быть видно.
Насколько распространен остеопороз
В мире остеопороз - одно из самых распространенных хронических заболеваний опорно-двигательной системы. Наиболее уязвимая группа - женщины после 50 лет: почти каждая вторая имеет остеопороз. Среди мужчин того же возраста - каждый четвертый.
Отдельно стоит упомянуть об остеопении - состоянии, когда плотность кости уже снижена, но еще не до уровня остеопороза. Это своеобразное предупреждение, что риск растет. Исследования показывают, что остеопению имеют примерно 1 из 3 взрослых после 50 лет, и без изменений в образе жизни это состояние часто переходит в остеопороз.
Во многих случаях пациенты не знают о своем состоянии, пока не произойдет перелом. Поэтому оценка плотности костной ткани в возрасте 50+ или при наличии факторов риска - это ключевой шаг к профилактике серьезных осложнений.
Причины и факторы риска
Остеопороз не возникает внезапно. Это результат длительного процесса, во время которого разрушение костной ткани начинает преобладать над ее обновлением. В детстве и молодом возрасте организм активно формирует костную массу, достигая ее максимума примерно в 30 лет. После этого начинается постепенная потеря, что является нормой. Но когда этот процесс происходит слишком быстро или начальный запас костной массы был недостаточным - риск развития остеопороза резко возрастает.
Некоторые люди изначально имеют более высокую склонность к потере костной ткани. У женщин, особенно после менопаузы, остеопороз развивается чаще из-за снижения уровня эстрогена, защищающего костную ткань. Возраст - еще один ключевой фактор: после 50 лет процессы обновления кости замедляются.
Кроме естественных изменений с возрастом, существуют десятки факторов, которые могут повлиять на здоровье костей.
- Возраст: риск значительно возрастает после 50 лет.
- Пол: женщины чаще болеют из-за гормональных изменений после менопаузы.
- Наследственность: если у кого-то из биологических родственников был остеопороз или частые переломы, ваш риск выше.
- Телосложение: люди с хрупкой, низкой массой тела имеют меньше костной ткани с самого начала.
- Курение: табак замедляет регенерацию костей и ухудшает усвоение кальция.
- Алкоголь: регулярное употребление более 2 порций алкоголя в сутки негативно влияет на баланс кальция и витамина D.
- Недостаток кальция или витамина D: это основа для формирования крепкой костной ткани, особенно в детстве и молодости.
- Малоподвижный образ жизни: без физической нагрузки кости теряют стимул к обновлению.
Медицинские состояния, повышающие риск
Отдельные заболевания также могут способствовать развитию остеопороза. Чаще всего это болезни, которые влияют на обмен веществ, иммунную или гормональную систему:
- Эндокринные нарушения: гипертиреоз, гиперпаратиреоз, диабет.
- Болезни желудочно-кишечного тракта: целиакия, воспалительные заболевания кишечника (например, болезнь Крона).
- Аутоиммунные заболевания: ревматоидный артрит, анкилозирующий спондилоартрит (поражает позвоночник).
- Гематологические нарушения: в частности, множественная миелома и другие опухоли, влияющие на костный мозг.
Лекарства, которые могут вредить костям
Некоторые препараты влияют на минеральный обмен или усиливают потерю костной ткани. Если вы принимаете любое из приведенных ниже средств длительное время, следует контролировать плотность костей:
- Глюкокортикоиды: например, преднизолон - используются при ревматических и воспалительных заболеваниях.
- Противоэпилептические средства: некоторые из них изменяют метаболизм витамина D.
- Ингибиторы протонной помпы: препараты для лечения гастрита и рефлюкса, которые могут снижать всасывание кальция.
- Препараты гормональной терапии рака: в лечении рака молочной железы или простаты.
- Мочегонные: особенно тиазидные, влияющие на баланс минералов.
- Антикоагулянты: некоторые формы нарушают структуру кости при длительном употреблении.
Симптомы остеопороза
Остеопороз коварен тем, что долго не дает о себе знать. Человек может жить с постепенно ослабленными костями годами - без боли, жары, тошноты или других сигналов, которые мы привыкли ассоциировать с болезнями. Именно поэтому остеопороз называют "тихой" болезнью. Во многих случаях первым и единственным симптомом становится перелом - после падения, которое раньше обошлось бы лишь синяком.
Чаще всего это переломы бедренной кости, запястий или позвонков. Последние особенно опасны, потому что могут остаться незамеченными: человек просто начинает сутулиться или чувствует ноющую боль в спине, которую приписывает "возрастным" изменениям или усталости. А на самом деле - это компрессионный перелом позвонка.
Вот несколько изменений в теле, которые могут быть косвенными признаками потери костной массы:
- Уменьшение роста на 2 см и более: обычно следствие микропереломов в позвонках.
- Изменение осанки: наклон вперед, сутулость или изгиб в пояснице.
- Боль в пояснице: особенно если она появляется без травмы и не проходит длительное время.
- Одышка: при сильном сжатии грудной клетки из-за деформации позвонков может уменьшиться объем легких.
Иногда первые внешние изменения замечают не сами пациенты, а их близкие - "ты будто уменьшилась в росте", "у тебя изменилась походка". Стоит обратить внимание на эти замечания, особенно после 50 лет или если в семье уже были случаи остеопороза. В таких ситуациях целесообразно пройти тест на плотность костной ткани, даже если никаких явных симптомов нет.
Диагностика
Единственный надежный способ выявить остеопороз - это измерить плотность костной ткани. Внешние признаки, переломы, боль в спине или уменьшение роста - это уже последствия. Чтобы не ждать осложнений, стоит проходить специальное обследование, которое называется денситометрией.
Денситометрия (или DEXA/ДЕКСА-сканирование) - это метод, использующий низкую дозу рентгеновского излучения для оценки минеральной плотности кости. Процедура длится недолго, является абсолютно безболезненной и не требует никаких уколов или подготовки. Обычно обследуют поясничный отдел позвоночника, бедренную кость и иногда - предплечье.
- Процедура амбулаторная: не требует госпитализации, сразу после обследования можно идти домой.
- Безболезненная и безопасная: лучевая нагрузка очень низкая, меньше чем при обычном рентгене.
- Точная: позволяет выявить как остеопороз, так и остеопению - снижение плотности, которое еще не достигло критического уровня.
Когда стоит проходить денситометрию
Есть ситуации, когда обследование рекомендуется даже при отсутствии симптомов:
- Женщинам после 65 лет и мужчинам после 70: независимо от других факторов.
- Людям после 50 лет: если был перелом после незначительной травмы.
- Тем, кто принимает препараты, влияющие на кости: в частности, глюкокортикоиды.
- Пациентам с хроническими болезнями ЖКТ, щитовидной железы или ревматологическими диагнозами.
- При наследственной предрасположенности: если у близких родственников были переломы на фоне остеопороза.
Результаты денситометрии подают в виде T-индекса - показателя, который сравнивает ваши данные с нормальными значениями для молодого здорового человека. Значение ниже -2,5 свидетельствует об остеопорозе. В диапазоне от -1 до -2,5 - это остеопения.
Лечение и поддержка
Остеопороз - это не приговор, но и не временное явление. Лечение направлено на то, чтобы остановить потерю костной массы, укрепить оставшуюся ткань и минимизировать риск переломов. Это всегда комплексный процесс, который включает образ жизни, питание, физическую активность и медикаментозную терапию.
Самая главная задача - уменьшить вероятность падений и переломов. Ведь именно они приводят к осложнениям, ограничению подвижности и потере независимости, особенно в пожилом возрасте.
Физическая активность
Движение - один из самых мощных инструментов в борьбе с остеопорозом. Но речь идет не о чрезмерной нагрузке, а о регулярных и умеренных упражнениях, которые укрепляют не только мышцы, но и кости, связки и суставы.
- Вес-несущие упражнения: ходьба, скандинавская походка, легкий бег - все, что заставляет тело работать против силы тяжести.
- Баланс и координация: йога, тай-чи, пилатес помогают избегать падений, тренируют равновесие.
- Силовые упражнения: упражнения с эспандером или собственным весом стимулируют костное ремоделирование.
Физические нагрузки должны быть индивидуально подобраны, особенно если уже есть остеопоротические переломы или хроническая боль. В некоторых случаях стоит работать под наблюдением физического терапевта.
Питание, кальций и витамин D
Полноценное питание - основа для формирования и сохранения костной ткани. Достаточное потребление кальция и витамина D необходимо в любом возрасте, но после 50 лет - особенно.
- Кальций: потребность с возрастом возрастает до 1200 мг в сутки. Основные источники - молоко, йогурт, творог, брокколи, миндаль, рыба с костями.
- Витамин D: помогает организму усваивать кальций. Синтезируется в коже под действием солнца, а также содержится в жирной рыбе, яйцах, печени трески. При необходимости - принимается в виде добавок.
В случаях значительного дефицита врач может назначить комбинированные препараты, которые содержат кальций и витамин D в форме таблеток или капсул. Например, комбинированные средства на основе кальция карбоната или цитрата в сочетании с холекальциферолом.
Медикаментозная терапия
Когда остеопороз диагностирован, только изменение образа жизни - мало. Для остановки потери костной массы и снижения риска переломов назначают лекарственные средства. В Украине доступны несколько классов препаратов:
- Бисфосфонаты: алендроновая кислота, ибандроновая кислота - тормозят резорбцию кости. Принимаются перорально или внутривенно.
- Деносумаб: моноклональное антитело, снижающее активность остеокластов. Вводится подкожно 1 раз в 6 месяцев.
- Ромозозумаб: новый препарат, стимулирующий образование костной ткани. Доступен по специальным показаниям.
- Препараты паратиреоидного гормона (ПТГ): терипаратид - стимулирует новообразование кости. Применяется при тяжелых формах остеопороза.
Также в некоторых случаях используют гормональную терапию - например, заместительную терапию эстрогенами для женщин в менопаузе, но только при отсутствии противопоказаний. Выбор препарата всегда зависит от общего состояния здоровья, возраста, наличия других заболеваний и риска побочных эффектов.
Профилактика
Предотвратить остеопороз гораздо легче, чем лечить его последствия. Формирование костной массы происходит в детстве и до 30 лет, но даже после этого можно значительно повлиять на состояние скелета. Профилактика базируется на трех основах: питание, физическая активность и избегание вредных факторов.
- Получайте достаточно кальция: ежедневная норма для взрослых после 50 - 1200 мг. Лучшие источники - молочные продукты, брокколи, кунжут, миндаль.
- Не забывайте о витамине D: в летний сезон - через пребывание на солнце, зимой - через пищевые добавки или продукты, обогащенные витамином D.
- Будьте физически активными: минимум 30 минут активности ежедневно - ходьба, йога, работа в саду или легкая тренировка.
- Откажитесь от курения: никотин нарушает баланс гормонов и ухудшает регенерацию костной ткани.
- Ограничьте алкоголь: не более 1-2 порций в сутки, поскольку алкоголь снижает эффективность кальция и влияет на работу гормонов.
- Контролируйте гормональный баланс: особенно важно женщинам в период менопаузы и людям с нарушениями щитовидной железы.
- Не занимайтесь самолечением: длительный прием некоторых препаратов без контроля может влиять на костную ткань.
Профилактика падений и бытовых травм
Один из главных путей снижения риска переломов - избегать падений. Для этого важно не только тренировать мышцы и баланс, но и сделать свое пространство безопасным.
- Освещение: обеспечьте хорошую видимость во всех комнатах, особенно ночью.
- Напольное покрытие: используйте нескользкие дорожки, уберите коврики, которые могут свернуться.
- Поручни и опоры: установите в ванной комнате и на лестнице, если есть необходимость.
- Правильная обувь: удобная, на низком ходу, с нескользкой подошвой.
- Вспомогательные средства: трость или ходунки при неустойчивой походке - не признак слабости, а шаг к безопасности.
Также стоит проверить зрение и слух - снижение этих функций повышает риск случайных падений. И главное - слушайте свое тело: если возникает ощущение неустойчивости, внезапной слабости или потери равновесия, это повод обратиться к специалисту.
Жизнь с остеопорозом
Остеопороз - это хроническое состояние, но с ним можно жить полноценно, если правильно подойти к самоорганизации. Лечение длится годами, иногда - пожизненно, поэтому важно не только принимать препараты, но и научиться понимать потребности своего тела и адаптировать ежедневную жизнь к новым обстоятельствам. Основная цель - предотвращать переломы и потерю мобильности.
Первое, что нужно - это не обесценивать роль контроля. Регулярные обследования, прием назначенных лекарств, соблюдение диеты и физической активности - все это части одной системы поддержки.
- Планируйте контроль плотности костей: денситометрию рекомендуют проходить раз в 1-2 года, в зависимости от результатов и возраста.
- Соблюдайте режим приема препаратов: пропуски снижают эффективность лечения.
- Не останавливайтесь в движении: даже легкая, ежедневная активность лучше полного отказа от нагрузок.
- Измените пространство вокруг себя: если возникали падения или есть ограничения движения, стоит переосмыслить обустройство дома.
- Следите за питанием: кальций и витамин D должны присутствовать ежедневно.
Когда обращаться к врачу
Кроме плановых обследований, есть ситуации, когда не стоит ждать:
- Уменьшение роста или изменение осанки: это может свидетельствовать о микропереломах позвонков.
- Боль в спине или костях: особенно новая или та, что не проходит.
- Слабость или неустойчивость при ходьбе: возможен риск падения.
- Побочные эффекты от лекарств: изменения пищеварения, боли, сыпь - все это нужно обсудить с врачом.
Помните, что своевременная реакция на сигналы тела - не признак недоверия к себе, а ответственность за свое здоровье. Чем активнее будет ваше отношение к остеопорозу, тем менее заметным он станет в повседневной жизни.
Частые вопросы
Может ли остеопороз сократить продолжительность жизни?
Сам по себе остеопороз не является смертельным, но переломы, особенно бедренной кости, могут приводить к осложнениям, длительной неподвижности, инвалидизации или даже преждевременной смерти. Самый высокий риск - у людей старше 65 лет. Профилактика падений и своевременное лечение позволяют снизить эти риски.
Чем остеопения отличается от остеопороза?
Остеопения - это состояние, когда плотность костной ткани снижена, но еще не до уровня остеопороза. Это предупредительный сигнал: если ничего не изменить, остеопения может прогрессировать. Но именно на этом этапе лучше всего вмешаться и остановить процесс.
Когда следует проходить тест на плотность костей?
Женщинам после 65 и мужчинам после 70 лет - в любом случае. Также тест рекомендован людям после 50, которые имели переломы, а также тем, кто имеет факторы риска или принимает препараты, влияющие на костную ткань.
Возможно ли полное выздоровление?
Остеопороз - это хроническое состояние, которое не излечивается полностью. Но с помощью лечения и образа жизни можно стабилизировать процесс, сохранить плотность костей и избежать осложнений. Цель - не возвращение к "идеальному" состоянию, а поддержание прочности костей на безопасном уровне.
Заключение
Сила костей - это не только о кальции или возрасте. Это о внимании к себе, способности действовать на опережение и не ждать, пока тело скажет "все". Остеопороз не должен быть незаметной ловушкой. Если знать свои риски и вовремя действовать, можно сохранить подвижность, самостоятельность и спокойствие за завтрашний день.